OBLASTI
Dermatologija
Dermatologija predstavlja medicinsku oblast usmjerenu na dijagnostiku i terapiju oboljenja kože, kose, noktiju i vidljivih sluzokoža. Koža nije samo zaštitna barijera organizma, već često odražava stanje cjelokupnog zdravlja, jer se na njoj mogu manifestovati različita sistemska oboljenja, infektivna, metabolička, endokrina, hematološka i imunološka.
Oboljenja kože ne utiču samo na fizičko zdravlje, već mogu značajno narušiti svakodnevno funkcionisanje i psihosocijalni aspekt života. Promjene poput ekcema šaka, gljivičnih infekcija, psorijaze, pojačanog znojenja dlanova, kao i stanja koja zahvataju lice (akne, rozacea, vitiligo ili crvenilo), mogu otežati radnu sposobnost, uticati na samopouzdanje i komunikaciju, te posljedično smanjiti kvalitet života.
Opšta dermatologija

Dermatologija je medicinska disciplina koja se bavi prepoznavanjem, dijagnostikom i terapijom oboljenja kože i vidljivih sluzokoža. Koža, kao najveći organ ljudskog tijela, često odražava stanje unutrašnjih organa i može biti pokazatelj različitih sistemskih poremećaja, infektivnih, metaboličkih, endokrinih, hematoloških i imunoloških.
Bolesti kože ne utiču samo na fizičko zdravlje, već mogu značajno narušiti svakodnevno funkcionisanje. Promjene poput ekcema, gljivičnih infekcija, psorijaze ili pojačanog znojenja dlanova mogu ograničiti radnu sposobnost, dok stanja kao što su akne, rozacea, vitiligo ili crvenilo lica često utiču na samopouzdanje i socijalne odnose. Određena oboljenja, ukoliko se ne prepoznaju i ne liječe na vrijeme, mogu imati ozbiljne, pa i životno ugrožavajuće posljedice.
Pojedine kožne bolesti prisutne su već pri rođenju i često su genetski uslovljene, zbog čega je u dječijem uzrastu od posebnog značaja pravilna njega kože i edukacija roditelja o adekvatnom postupanju. Tokom adolescencije i srednjeg životnog doba češće se javljaju akne, alergijske dermatoze, psorijaza, profesionalna oboljenja i infekcije, dok su u starijoj dobi izraženije promjene nastale usljed dugotrajnog izlaganja suncu, kao i povećan rizik za razvoj tumora kože.
Psorijaza
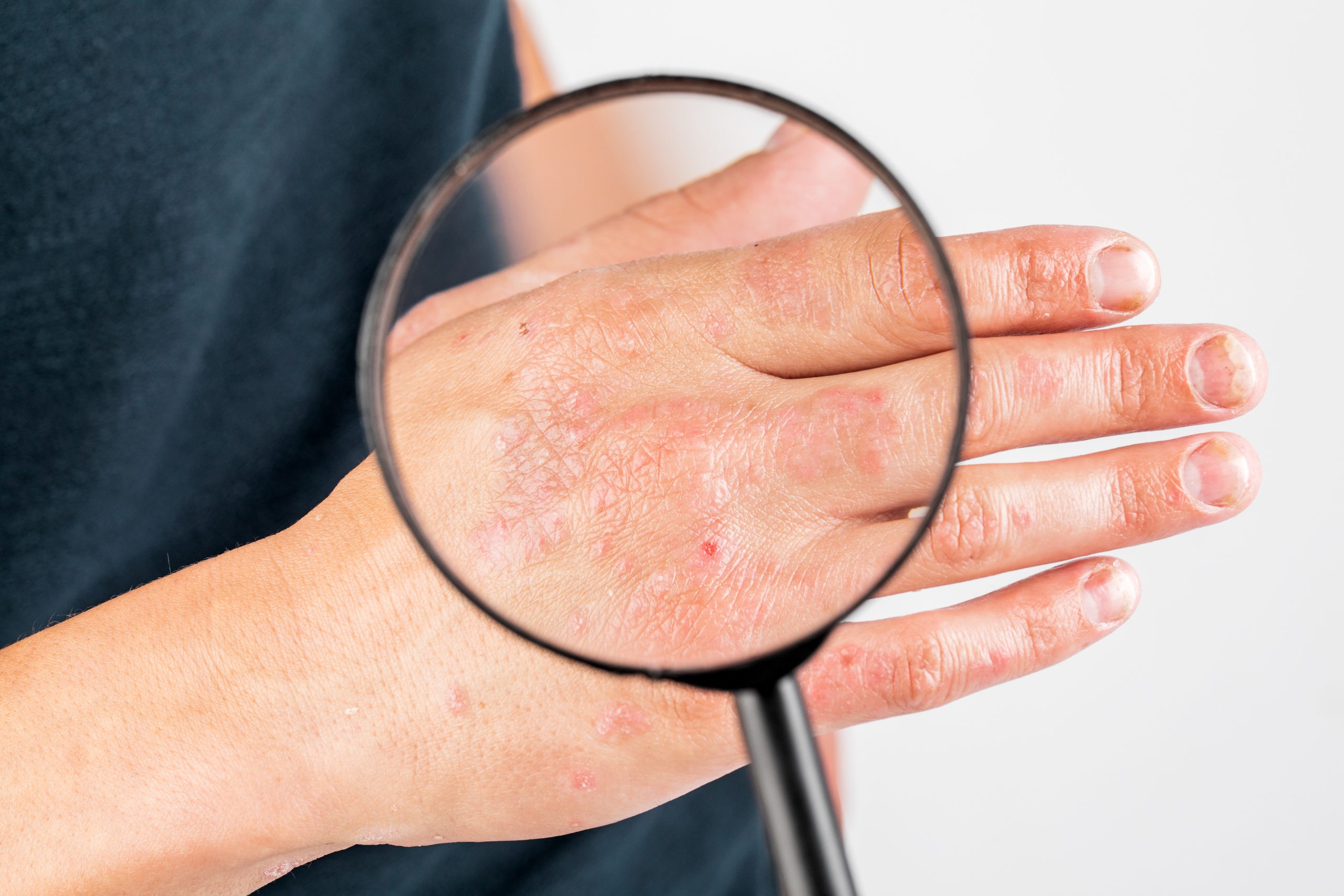
Psorijaza je dugotrajno, zapaljensko oboljenje sa hroničnim tokom i povremenim pogoršanjima, koje nastaje kao posljedica međudjelovanja genetskih predispozicija i poremećaja imunog sistema. Iako se najčešće ispoljava na koži i zglobovima, riječ je o sistemskoj bolesti koja može biti udružena sa metaboličkim poremećajima i bolestima kardiovaskularnog sistema. Sam naziv potiče od grčke riječi „psora“, što znači svrab, jedan od čestih simptoma ove bolesti.
Promjene se tipično javljaju u vidu jasno ograničenih crvenih plakova prekrivenih srebrnasto-bijelim ljuspicama, najčešće na vlasištu, laktovima i koljenima, a mogu zahvatiti i druge regije poput lica, dlanova i tabana. Svrab je prisutan kod značajnog broja oboljelih, naročito u starijoj populaciji. Kod većine pacijenata bolest ima blag do umjeren oblik i uspješno se kontroliše lokalnom terapijom, koja uključuje kratkotrajnu primjenu kortikosteroida i dugoročnu upotrebu preparata na bazi analoga vitamina D, vitamina A ili kalcineurinskih inhibitora, uz redovnu njegu kože.
U slučajevima kada su promjene opsežnije, neophodno je uvođenje fototerapije ili sistemske terapije. Plan liječenja uvijek treba individualno prilagoditi, sa ciljem postizanja stabilne i dugotrajne kontrole bolesti uz što manji uticaj na svakodnevne aktivnosti i kvalitet života pacijenta.
Kontaktni ekcem
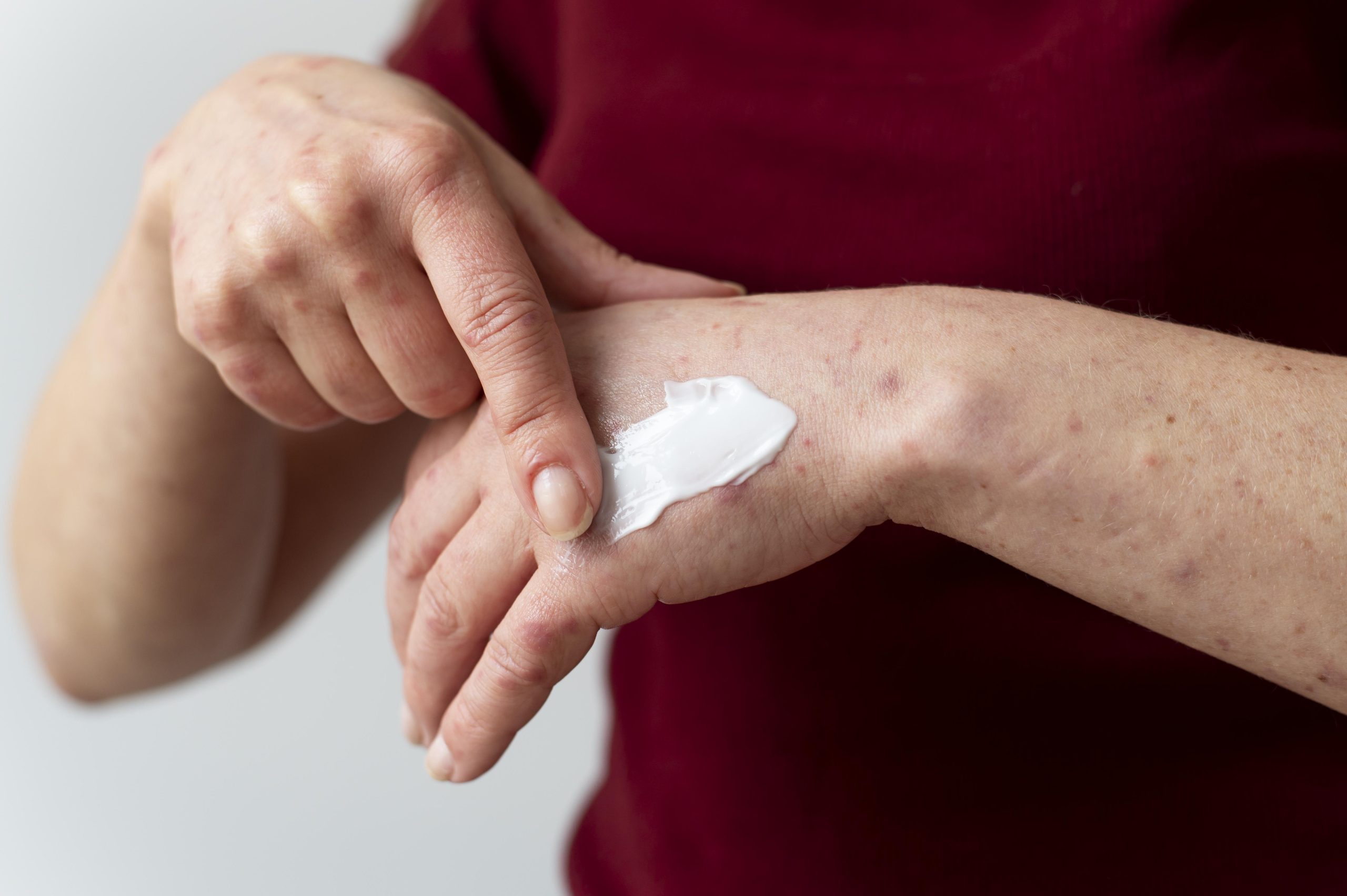
Kontaktna alergija, poznata i kao alergijski kontaktni dermatitis, predstavlja zapaljensku reakciju kože koja nastaje nakon dodira sa supstancom na koju je osoba prethodno razvila preosjetljivost. Kod senzibilisanih osoba kontakt sa alergenom dovodi do pojave svraba, crvenila i sitnih plikova, a kasnije i do ljuštenja kože.
U akutnoj fazi koža je upaljena, crvena i otečena, uz intenzivan svrab i pojavu mjehurića koji mogu pucati i vlažiti, nakon čega nastaju kraste i perutanje. Ako je izlaganje alergenu dugotrajno ili se ponavlja, promjene prelaze u hroničnu fazu, koža postaje zadebljala, tamnije boje, suva i sklona pucanju, uz perzistentan svrab koji može biti blag, ali dugotrajan ili se javljati u epizodama pogoršanja.
Primarni cilj u dijagnostici kontaktnog dermatitisa jeste pronalaženje uzroka, odnosno supstance koja dovodi do alergijske reakcije. Da bi se precizno utvrdio odgovorni alergen, sprovodi se epikutano (patch) testiranje pomoću standardne evropske serije alergena. Ova serija obuhvata najčešće uzročnike alergija u Evropi, uključujući metale prisutne u bižuteriji, sastojke boja, mirise i konzervanse iz kozmetike i farbi za kosu, kao i materije koje se nalaze u ljepkovima, cementu, gumi i drugim predmetima sa kojima smo svakodnevno u kontaktu.
Samo testiranje je tehnički jednostavno, ali traje nekoliko dana. Alergeni se apliciraju na kožu leđa u obliku flastera koji ostaju 48 sati. Nakon uklanjanja slijedi prvo očitavanje rezultata, a potom i dodatne kontrole nakon 72 sata, a po potrebi i nakon 96 sati. Ova odložena očitavanja su važna kako bi se razlikovala prava alergijska reakcija od prolazne iritacije izazvane hemijskim nadražajem.
Poseban tip kontaktnog dermatitisa može nastati nakon dodira sa određenim biljkama, poput otrovnog bršljana, ali i sa biljkama koje se koriste u terapijske svrhe. Na primjer, propolis, čest sastojak različitih ljekovitih i kozmetičkih preparata, kod osjetljivih osoba može izazvati izraženu alergijsku reakciju u vidu ekcema. Iako se često smatraju bezbjednim, prirodni kozmetički proizvodi sa biljnim ekstraktima, kao i industrijska kozmetika koja sadrži parfeme i određene konzervanse, mogu biti uzrok alergije. Najmanji rizik nose dermatološki ispitani preparati bez dodatih mirisa i konzervanasa, posebno formulisani za osjetljivu i alergijama sklonu kožu.
U situacijama kada postoji sumnja da određeni kozmetički proizvod izaziva promjene na licu, kapcima, vratu ili šakama, preporučuje se epikutano testiranje ne samo standardnom serijom alergena, već i konkretnim proizvodima koje osoba koristi. Nakon identifikacije odgovorne supstance, pacijent dobija detaljne informacije o proizvodima koji je sadrže, kao i savjete o njenom izbjegavanju, čime se značajno smanjuje učestalost i intenzitet simptoma.
Liječenje kontaktnog ekcema
Pristup liječenju osobe sa ekcemom počinje identifikacijom uzroka bolesti, uz pružanje savjeta i informacija o supstancama koje treba izbjegavati. Kod blagih promjena na koži, obično je dovoljna kratkotrajna primjena lokalne terapije, kao što su kreme sa kortikosteroidima ili imunomodulatorima. Ako postoji intenzivan svrab, dodatno se može primijeniti antihistaminik. U težim slučajevima, kada su promjene rasprostranjene po cijelom tijelu, potrebna je sistemska terapija imunomodulatorima, koja može uključivati kortikosteroide ili fotohemoterapiju. U slučaju pojave sekundarne infekcije kože, neophodna je i primjena antibiotika.
Atopijski dermatitits
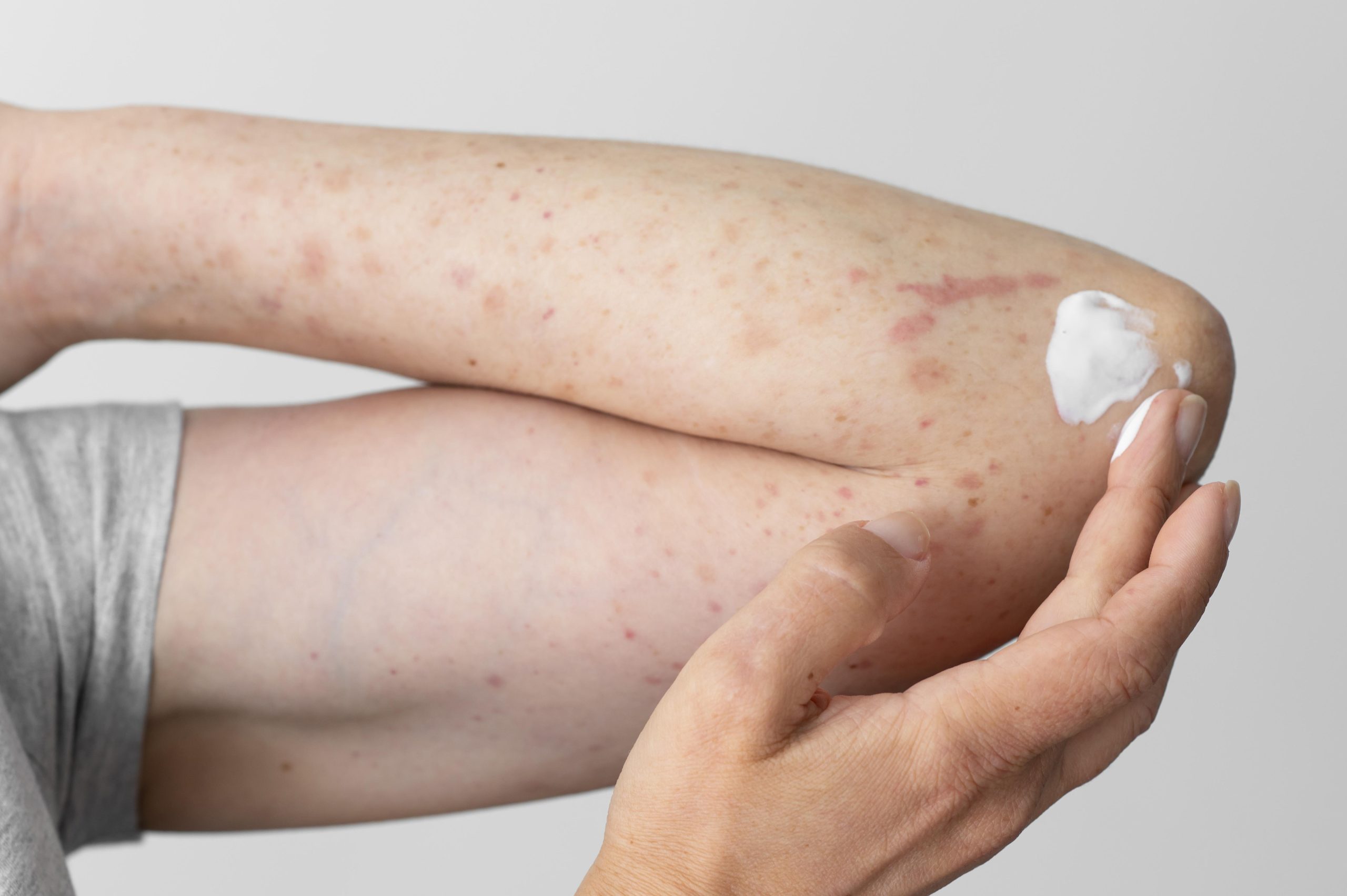
Atopijski dermatitis predstavlja čestu i hroničnu kožnu bolest, koja se uglavnom javlja u djetinjstvu i obilježava intenzivnim svrabom. Oko 60% slučajeva se pojavljuje tokom prve godine života. Bolest je često povezana sa povišenim nivoima imunoglobulina E u krvi, kao i sa ličnom ili porodičnom anamnezom ekcema, polenske kijavice i/ili astme.
Dijagnoza se uglavnom postavlja na osnovu kliničkog pregleda i razgovora sa pacijentom, uzimajući u obzir tipične promjene na koži i karakteristične simptome. Svrab je prisutan kod svih oboljelih, ali, za razliku od uobičajenog mišljenja, on predstavlja posljedicu bolesti, a ne primarni uzrok kožnih promjena.
Kod osoba koje boluju od atopijskog dermatitisa suva koža predstavlja urođenu, odnosno konstitucionalnu karakteristiku. Takva koža je sklona perutanju, hrapava je na dodir i lako puca, što dodatno pogoršava nelagodu. Boravak na moru i izlaganje morskoj vodi i suncu većini pacijenata donosi olakšanje i dovodi do smanjenja simptoma. U pojedinim slučajevima bolest se može spontano povući.
Kod velikog broja djece, nakon druge godine života, može se dokazati preosjetljivost na grinje iz kućne prašine i druge inhalatorne alergene. S druge strane, alergija na hranu je rijedak uzrok ekcema u ranom djetinjstvu i razmatra se samo kada su prisutni jasni gastrointestinalni simptomi, poput proliva i povraćanja nakon unosa određene namirnice. Zbog toga se alergološka testiranja sprovode isključivo po preporuci ljekara, na osnovu detaljne anamneze i kliničke sli
Koprivnjača (Urtikarija)
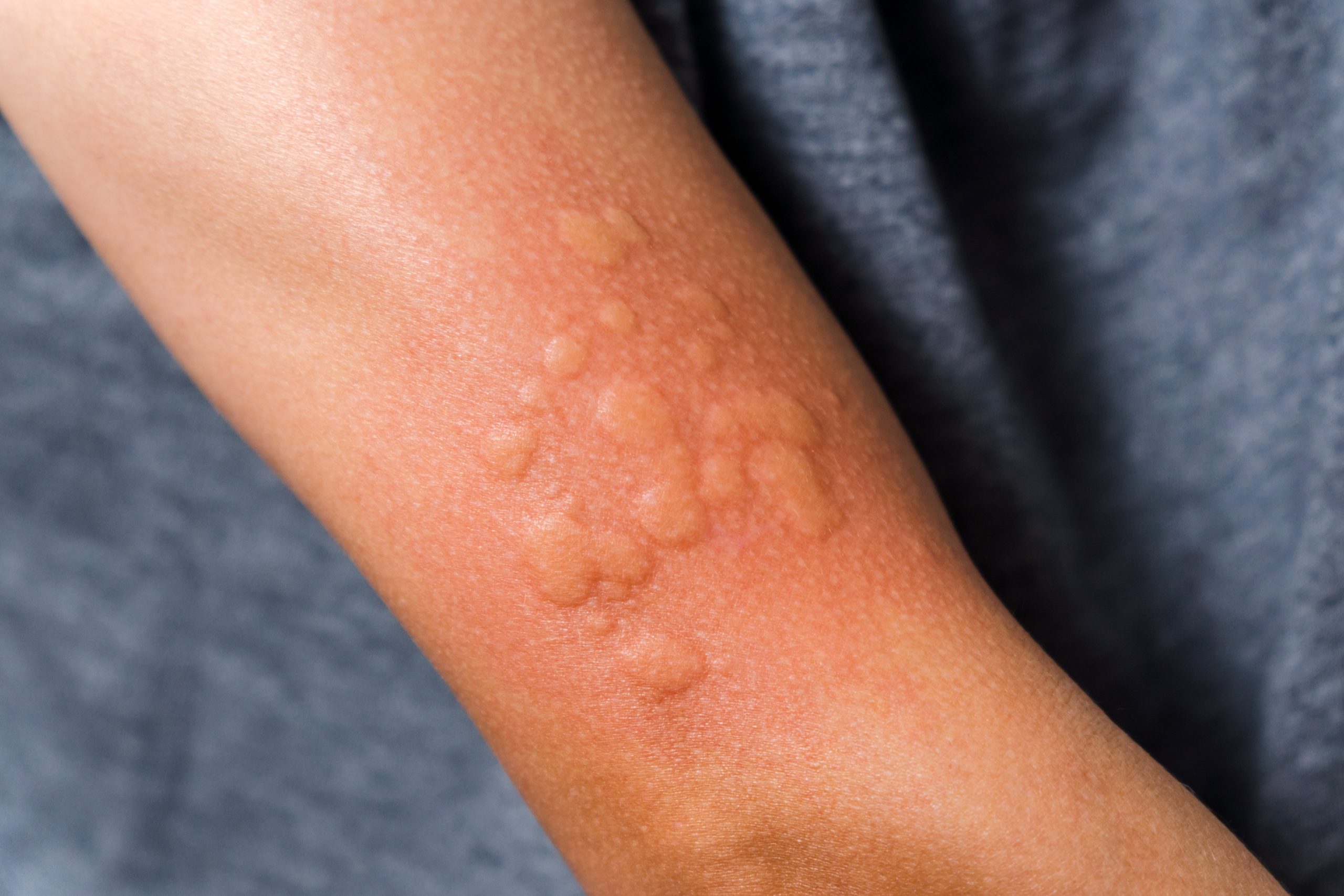
Urtikarija je prolazni osip u obliku crvenih čvorića ili ploča, poznatih kao urtike, koji podsjećaju na promjene koje nastaju nakon kontakta sa koprivom. Osim kožnog osipa, mogu se javiti i otoci mekih tkiva, poput kapaka, usana i jezika, osjećaj otežanog disanja, bolovi u stomaku ili pad krvnog pritiska. Procjenjuje se da između 15 i 23% stanovništva tokom života doživi bar jednu epizodu urtikarije.
Urtikarija i angioedem mogu biti izazvani različitim faktorima. Na osnovu uzroka, razlikuju se dvije glavne grupe: urtikarije izazvane nefizičkim faktorima i one izazvane fizičkim faktorima. U grupi nefizičkih urtikarija mogu učestvovati infekcije, lijekovi, hrana, kao i sistemska ili maligna oboljenja. Fizičke urtikarije nastaju pod djelovanjem spoljašnjih faktora poput toplote, hladnoće, pritiska, vibracija ili svjetlosti.
Ako osip traje duže od šest sedmica, radi se o hroničnoj urtikariji. U ovim slučajevima često postoji poremećaj imunog sistema, a ponekad i autoimunska reakcija, što se potvrđuje posebnim dijagnostičkim testovima. Liječenje akutne urtikarije obično uključuje antihistaminike i kortikosteroide, dok se kod hroničnih oblika, uz prethodnu dijagnostiku, osim antihistaminika primjenjuju i imunomodulatori, te savremene biološke terapije.
Imuni sistem svakog čovjeka ima zadatak da štiti organizam od uticaja iz spoljašnje sredine, uključujući bakterijske, virusne i parazitarne infekcije. Kada dođe do manjih poremećaja u njegovom radu, može nastati preosjetljivost na određene supstance, alergije, pri čemu organizam reaguje na materije (alergene) koje kod većine ljudi ne izazivaju reakciju. Takvi alergeni mogu biti prisutni u vazduhu ili dolaziti u direktan kontakt sa kožom.
Na koži se alergijske reakcije najčešće javljaju u obliku ekcema (dermatitisa) ili koprivnjače. Poseban oblik preosjetljivosti predstavlja atopijski dermatitis, poznat i kao dječiji ekcem, koji se ponekad javlja zajedno sa drugim alergijskim oboljenjima kože, poput koprivnjače, kao i sa preosjetljivošću disajnih puteva, uključujući alergijski rinitis i astmu.
Za uspješnu borbu sa alergijskim bolestima najvažnije je usvajanje znanja o prirodi ovih oboljenja, pravilnoj njezi kože, izbjegavanju iritanasa iz spoljašnje sredine i pravovremenom reagovanju na prve znakove crvenila i svraba. Na ovaj način, na duže staze, smanjuje se potreba za ljekovima i ublažava uticaj oboljenja na život osoba sa ovim stanjima preosjetljivosti.
Alergijske bolesti kože su u stalnom porastu. Testovi za alergije koriste se u dijagnostici nekih kožnih oboljenja, u cilju otkrivanja preosjetljivosti na određenu vrstu alergena. U zavisnosti od anamneze i kliničke slike, Vaš dermatolog određuje vrstu testova za alergiju koja je indikovana za Vaše oboljenje.
Vitiligo

Vitiligo je stanje kože koje nastaje usljed gubitka pigmenta, što dovodi do pojave svijetlih mrlja, i javlja se kod oko 2% populacije. Riječ je o autoimunom poremećaju, pri kojem imuni sistem proizvodi antitijela usmjerena protiv vlastitih ćelija, konkretno melanocita. Obično se vitiligo javlja samostalno, dok je rjeđe povezan sa drugim autoimunim bolestima. Osobe koje boluju od vitiliga generalno su u dobrom opštem zdravstvenom stanju.
Najčešće zahvaćene regije su lice, usne, šake, ruke, noge i genitalije, često simetrično. Proces razvoja vitiliga obično se odvija u ciklusima, periodi brzog gubitka pigmenta smjenjuju se sa fazama stabilizacije, kada se promjene privremeno zaustave. Obim i težina depigmentacije razlikuju se od osobe do osobe, od nekoliko malih mrlja do gubitka pigmenta na velikim površinama kože, a predviđanje daljeg toka bolesti nije moguće.
Gubitak pigmenta često postaje vidljiv nakon izlaganja UV zracima, posebno tokom ljeta. Pošto područja bez pigmenta imaju povećan rizik od opekotina, a dugoročno i od razvoja malignih tumora kože, osobe sa vitiligom moraju koristiti adekvatnu zaštitu od sunca na svim izloženim dijelovima kože.
Terapijski rezultati su najbolji u aktivnoj fazi širenja vitiliga, dok promjene koje su stabilne nekoliko godina teže reaguju na terapiju. Najefikasniji pristupi uključuju primjenu imunomodulatora i fototerapije.
Akne
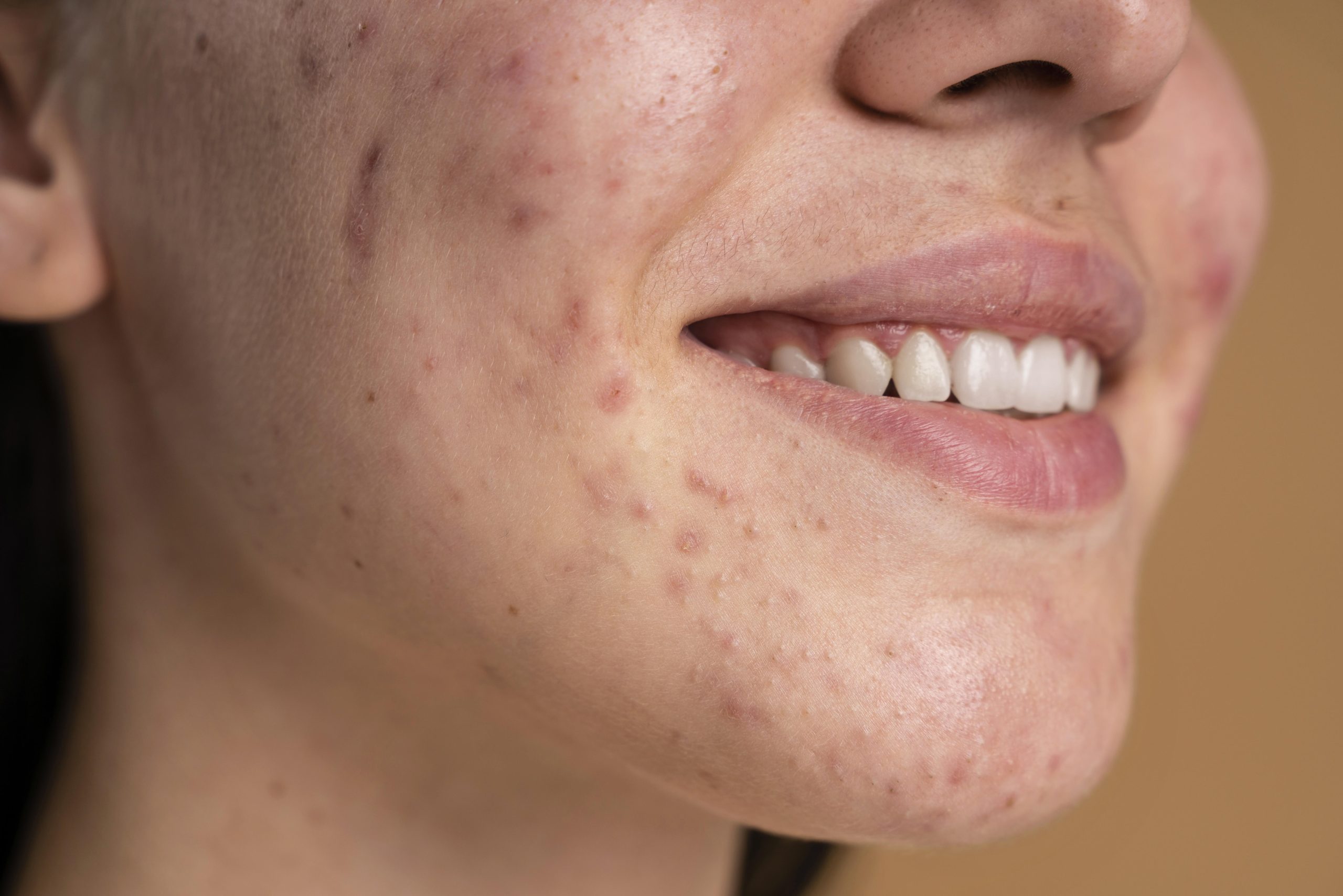
Akne su česta kožna bolest koja pogađa oko 80% osoba između 11. i 30. godine života. Kod većine pacijenata promjene su blage i ne izražene. Povremeno se akne mogu pojaviti već u prvim sedmicama života (neonatalne akne), ili između trećeg i šestog mjeseca (infantilne akne).
Glavni faktori u nastanku akni uključuju povećanu aktivnost lojnih žlijezda, promjene u razvoju folikula dlake, kolonizaciju bakterijom Cutibacterium acnes, zapaljenje i imuni odgovor. Počinju formiranjem mikrokomedona, koji mogu dalje evoluirati u upalne promjene poput crvenih čvorića ili gnojnih bubuljica. Najčešće akne počinju u adolescenciji sa kombinacijom otvorenih i zatvorenih komedona i upalnih promjena, a bolest karakterišu periodi pogoršanja i poboljšanja. Akne su najizraženije oko 18. godine, a kod većine pacijenata se povlače oko 25. godine. Kod odraslih, akne su češće kod žena zbog hormonskih poremećaja, ali i kod oba pola zbog nasljednih faktora. Teške forme akni mogu izazvati trajne ožiljke, koji nastaju zbog upalnih procesa u dubljim slojevima kože, a ne zbog “cijeđenja” bubuljica.
Rozacea

Rozacea je hronična kožna bolest koja se manifestuje crvenilom, proširenim kapilarima, papulama i/ili gnojnim promjenama, najčešće u centralnom dijelu lica. U Evropi pogađa 0,5–1% odraslih, uglavnom između 40. i 50. godine života. Žene su češće oboljele, dok muškarci češće razvijaju rinofimu, povećanje mekih tkiva nosa. Značaj grinje Demodex folliculorum u nastanku rozacee je kontroverzan i vjerovatno sekundaran. Ako je deformacija mekih tkiva izražena, može se razmotriti hirurška korekcija. Preporučuje se izbjegavanje alkohola, jakog sunca, vrelih napitaka, a ponekad i emocionalnog stresa koji može pogoršati promjene.
Perioralni dermatitis
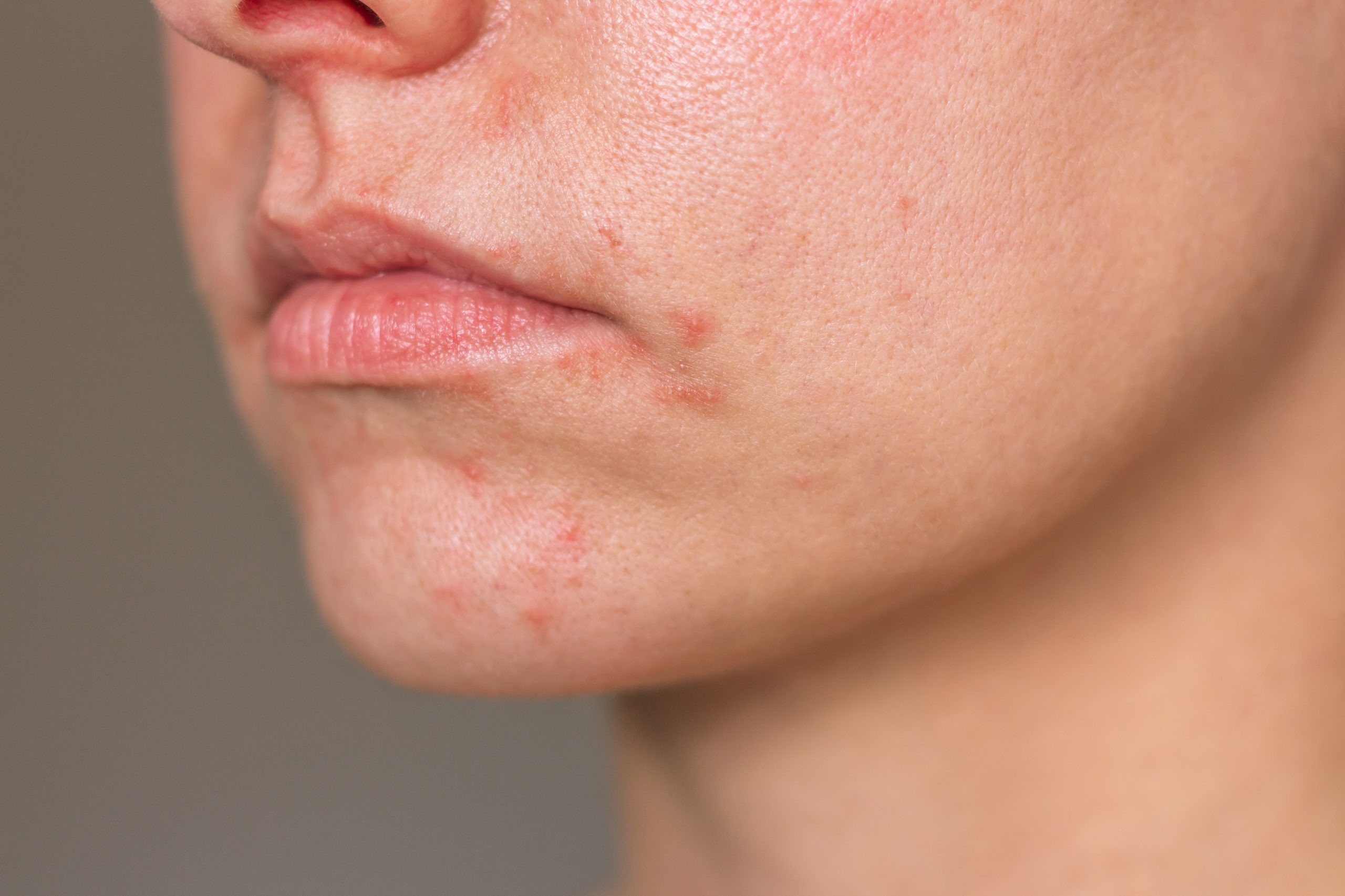
Ova bolest se najčešće javlja kod mlađih žena, dok je kod muškaraca i djece rjeđa. Odnosi se na kožu oko usta, a karakterišu je crvene papule, gnojne promjene, ljuštenje kože, te ponekad osjećaj žarenja ili svraba. Promjene su obično ograničene na područje od nosa preko uglova usana do brade. Podvrsta je periokularni dermatitis, koji zahvata područje oko očiju. Dugotrajna primjena jakih kortikosteroida na lice često izaziva perioralni dermatitis; prestankom korišćenja, promjene se vraćaju, često u težoj formi. Šminka, kozmetika i stomatološki preparati takođe mogu izazvati pojavu bolesti.
Hidradenitis suppurativa

Ovo stanje karakterišu gnojni čvorovi u pregibnim područjima, pazusi, prepone, ispod dojki i na glutealnoj regiji. Nastaje zbog urođene sklonosti zapušenju kanala dlake i upale folikula u regijama bogatim apokrinim žlijezdama. Čvorovi se javljaju u naletima, traju danima i mogu otežati svakodnevne aktivnosti poput hodanja i sjedenja. Povremeni čvorovi liječe se lokalno antiseptičkim i antibiotskim preparatima, ponekad uz inciziju i drenažu. Ako su zahvaćene više regije ili su promjene stalne, potrebna je sistemska terapija, često u kombinaciji sa hirurškim zahvatom.
Lihen planus
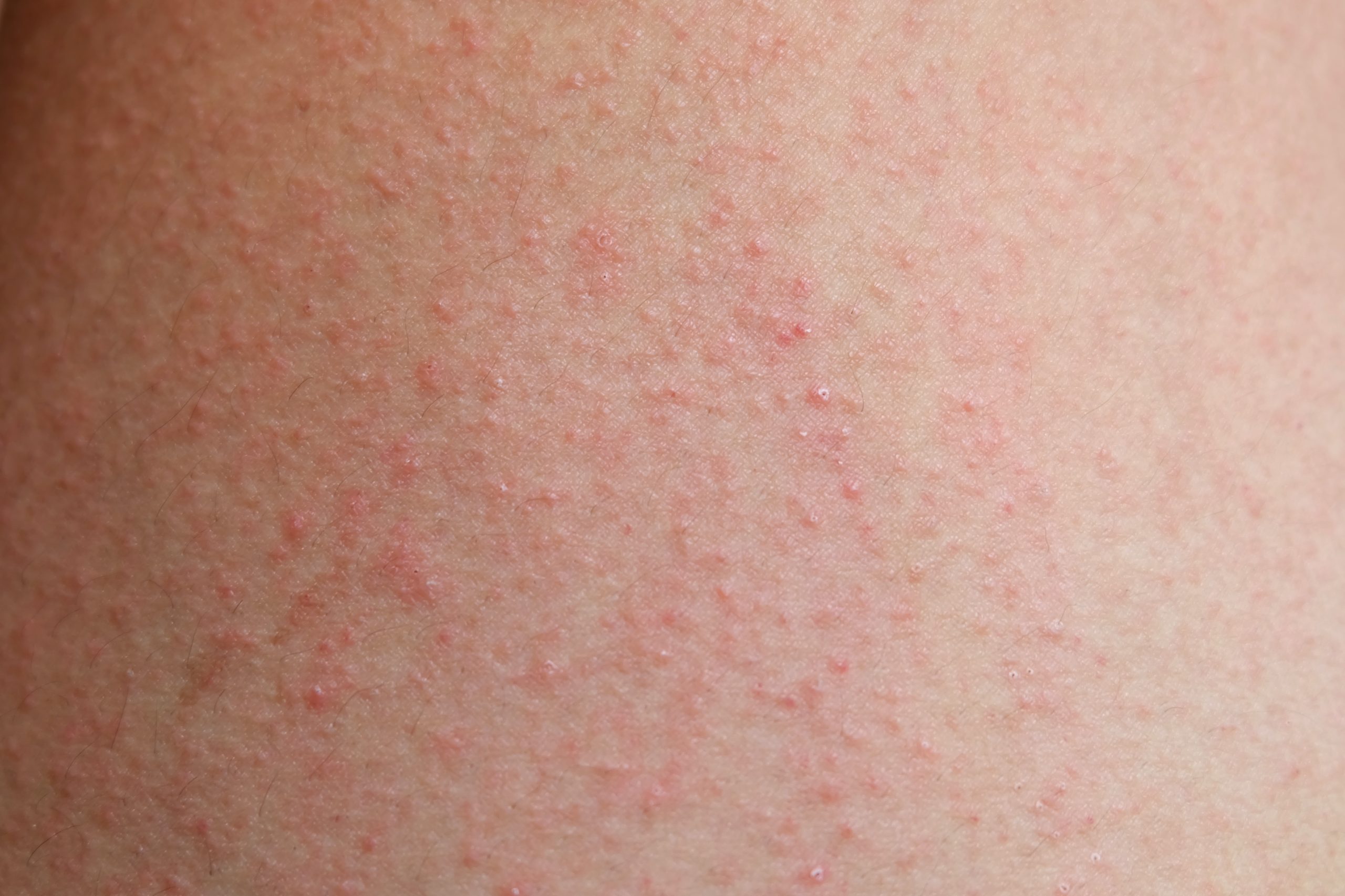
Lihen planus je osip koji se javlja u obliku tvrdih, sitnih čvorića, najčešće na zglobovima, skočnim zglobovima i lumbalnoj regiji, praćen svrabom. Može zahvatiti i sluzokožu, uključujući usnu duplju. Uzroci mogu biti virusne infekcije, reakcija na lijek, ili se bolest može javiti bez poznatog razloga. Lokalni tretmani su dovoljni za ograničene promjene, dok se za rasprostranjene forme koriste sistemski ljekovi i fototerapija.
Perioralni dermatitis
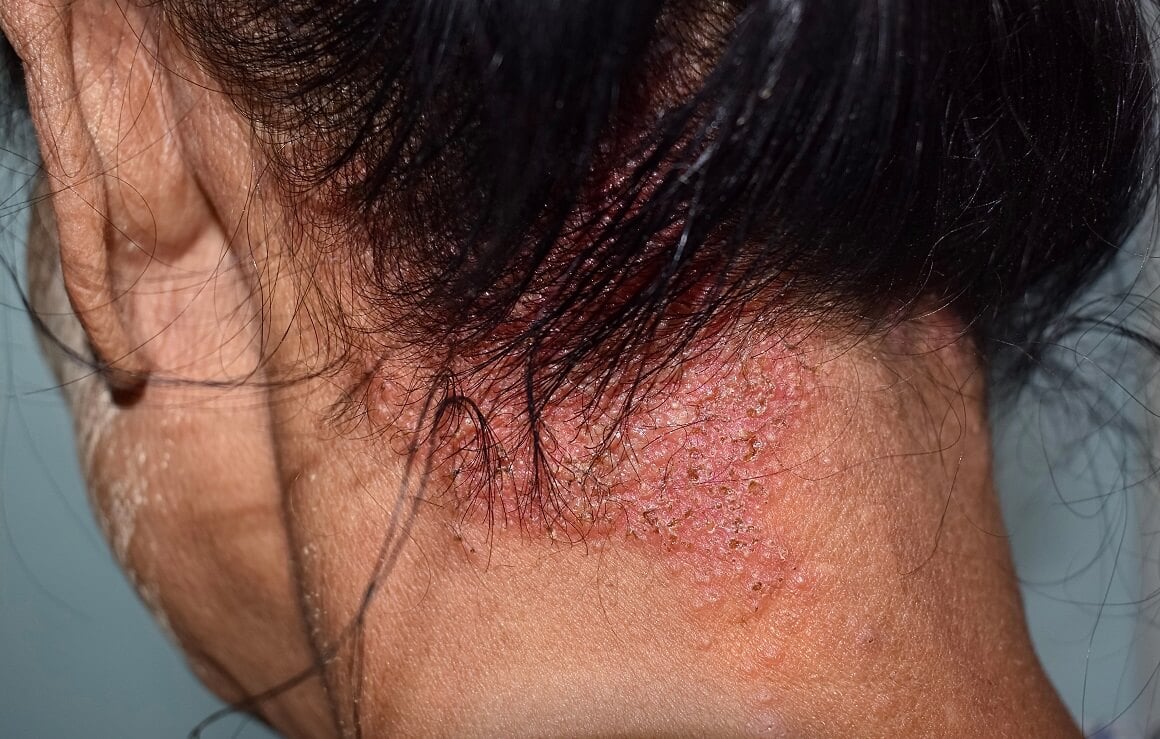
Seboroični dermatitis je hronična bolest kože povezana sa pojačanom proizvodnjom sebuma. Javlja se kod 2–5% populacije, dok perut, blaga forma, zahvata 15–20%. Promjene su češće kod muškaraca i kod osoba sa HIV-om, a zahvataju vlasište, lice, grudni koš i leđa. Uzrok je povećana kolonizacija gljivom Malassezia furfur, na koju neki ljudi reaguju zapaljenjem kože. Terapija uključuje preparate koji smanjuju kolonizaciju i ublažavaju zapaljenje.
Hidradenitis suppurativa
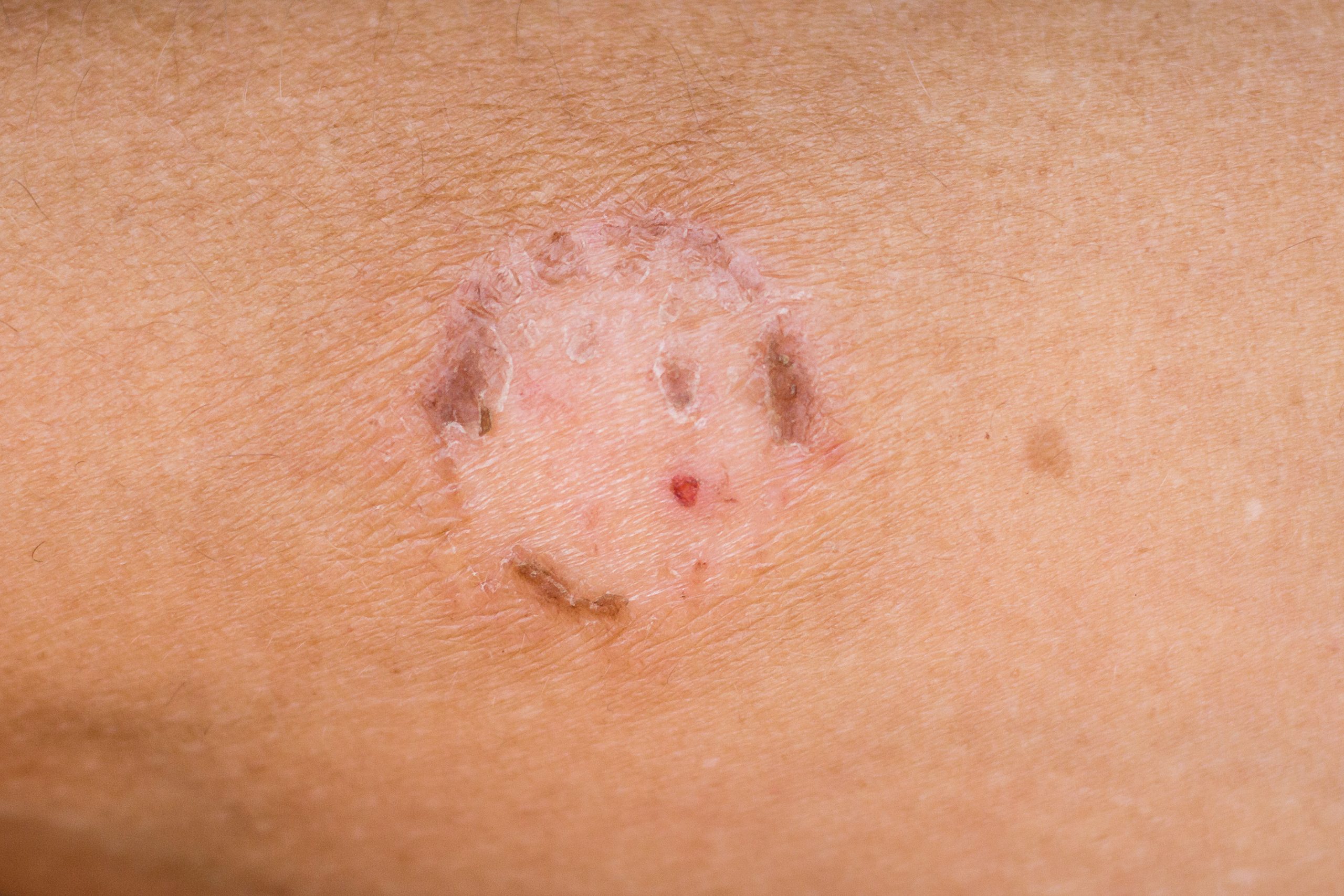
Ova akutna bolest kože javlja se kao ovalni, crveni pečati sa ljuštenjem, najčešće na trupu, kod osoba između 10. i 35. godine. Počinje primarnim većim plakom, nakon čega se pojavljuju manji pečati koji se šire po koži. Proces obično traje oko šest nedjelja i prolazi spontano, pri čemu se liječenje svodi na ublažavanje svraba.
Hiperhidroza

Hiperhidroza je pojačano znojenje dlanova, tabana ili pazuha, nezavisno od spoljašnje temperature ili fizičke aktivnosti. Može izazvati poteškoće u svakodnevnom životu i socijalnu nelagodu. Često je nasljedna, a ponekad povezana sa poremećajima štitne žlijezde, dijabetesom ili menopauzom. Lako se liječi antiperspirantima i jontoforezom, dok teži slučajevi zahtijevaju lokalnu primjenu neuromodulatora ili hirurško uklanjanje znojnih žlijezda.
Bakterijske infekcije kože
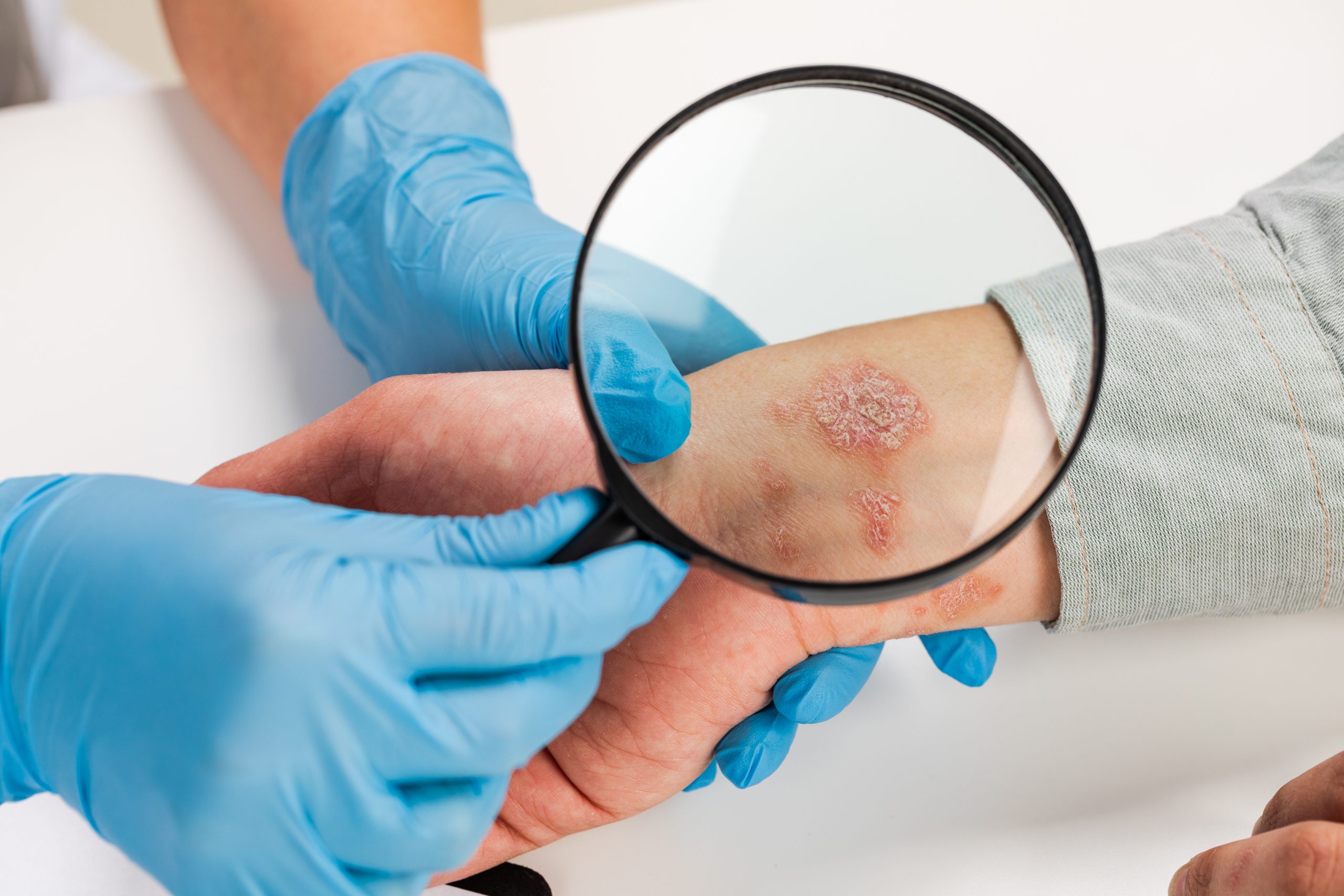
Milioni različitih bakterija prirodno nastanjuju kožu i sluzokožu zdravih osoba. Kada dođe do oštećenja kože, poput ogrebotina, posjekotina ili uboda insekata, te zone mogu poslužiti kao ulazna vrata za bakterijske infekcije. Najčešći uzročnici ovih infekcija pripadaju grupama streptokoka i stafilokoka.
Bakterijske infekcije kože mogu se javiti kod ljudi svih uzrasta i imaju različite oblike, uključujući impetigo, folikulitis, erizipel, celulitis i eritrazmu.
Imetigo
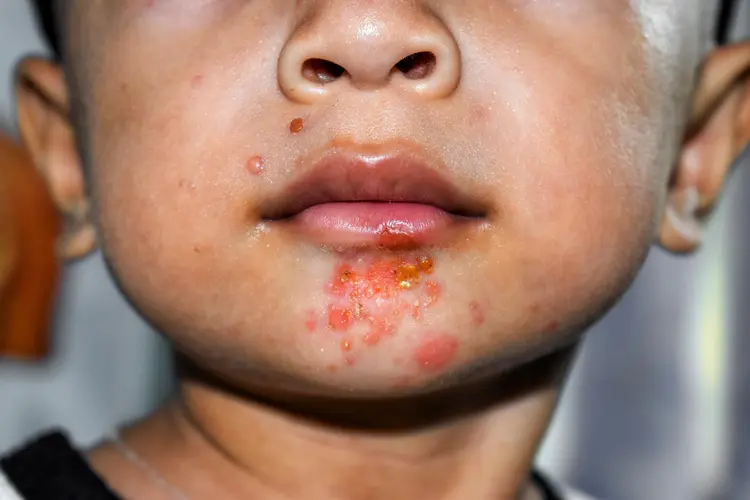
Impetigo je površinska infekcija kože koja najčešće pogađa djecu, ali se može pojaviti i kod odraslih. Počinje crvenim mrljama koje se brzo razvijaju u plikove ispunjene gnojem, a nakon pucanja nastaju žućkaste kraste. Najčešće zahvata lice, posebno područje oko nosa i usta, ali može se pojaviti i na rukama, nogama i drugim djelovima tijela. Bakterije Staphylococcus aureus i Streptococcus pyogenes su najčešći uzročnici. Zbog visoke zaraznosti infekcija se može širiti direktnim kontaktom ili kontaminiranim predmetima. Liječenje obično uključuje lokalne antibiotske preparate, a kod težih slučajeva i sistemske antibiotike. Održavanje higijene i izbjegavanje dodirivanja promjena pomaže u sprečavanju širenja.
Folikulitis
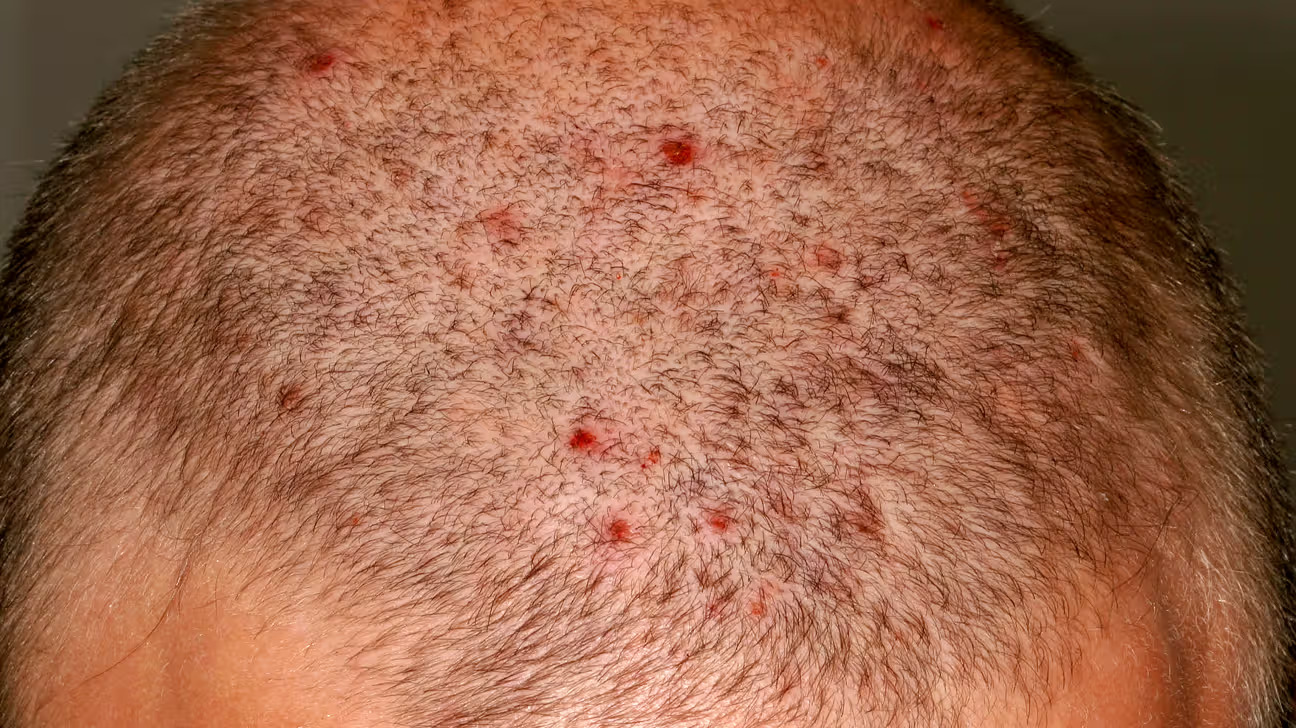
Hiperhidroza je pojačano znojenje dlanova, tabana ili pazuha, nezavisno od spoljašnje temperature ili fizičke aktivnosti. Može izazvati poteškoće u svakodnevnom životu i socijalnu nelagodu. Često je nasljedna, a ponekad povezana sa poremećajima štitne žlijezde, dijabetesom ili menopauzom. Lako se liječi antiperspirantima i jontoforezom, dok teži slučajevi zahtijevaju lokalnu primjenu neuromodulatora ili hirurško uklanjanje znojnih žlijezda.
Erizipel i celulitis
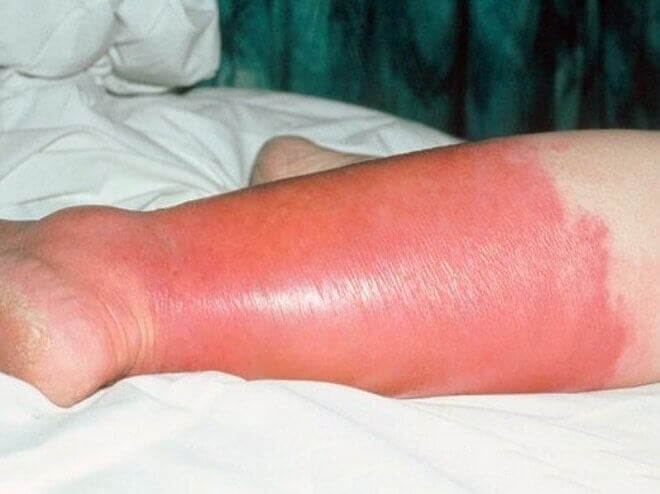
Erizipel („crveni vjetar“) je bakterijska infekcija gornjih slojeva kože, najčešće izazvana Streptococcus pyogenes. Celulitis zahvata dublje slojeve kože i potkožno tkivo, a izaziva ga piogeni streptokok ili rjeđe Staphylococcus aureus. Infekcija se može razviti na oštećenoj koži ili u prisustvu drugih kožnih oboljenja, poput venskih ulceracija, gljivičnih infekcija ili ekcema. Promjene su crvene, tople i bolne, najčešće na jednoj potkoljenici ili licu, a praćene su opštim simptomima infekcije: povišenom temperaturom, malaksalošću i jezom. Liječenje se zasniva na sistemskim antibioticima uz odmor i simptomatsku terapiju. Prevencija recidiva podrazumijeva tretiranje predisponirajućih faktora.
Eritrazma
Eritrazma je površinska bakterijska infekcija izazvana Corynebacterium minutissimum. Obično se pojavljuje u kožnim pregibima, pazuh, prepona, područje ispod dojki i glutealna regija, u obliku crvenosmeđih, jasno ograničenih polja sa ljuštenjem. Rjeđe se javlja kod osoba u toplim i vlažnim klimatskim uslovima, kod pretilih, pojačanog znojenja ili dijabetesa. Liječi se lokalnim antibiotskim mastima, dok u težim slučajevima može biti potrebna sistemska terapija.
Krpelji i Lajmska bolest

Lajmska bolest je infektivna bolest koju izaziva bakterija Borrelia burgdorferi, prenesena ubodom zaraženog krpelja. Najčešće pogađa kožu, zglobove, nervni sistem i srce, a najaktivniji period prenosa je od ranog proljeća do kasne jeseni. Rizik od infekcije veći je kod dužeg boravka u prirodi, posebno u područjima sa većim brojem zaraženih krpelja. Ubod krpelja često prolazi neprimijećeno i ne izaziva bol ili svrab. Prvi znak bolesti je migrirajuće crvenilo (erythema migrans), koje se širi postepeno, a javlja se kod oko 75% zaraženih između prvog i 36. dana nakon uboda, najčešće između 7. i 10. dana. Oko polovine pacijenata razvija i opšte simptome, poput glavobolje, povišene temperature i bolova u mišićima i zglobovima. Liječenje uključuje antibiotike prilagođene stadijumu bolesti. Pacijentima se savjetuje da pregledaju kožu nakon boravka u prirodi i da uklone krpelja što prije, uz mogućnost slanja na analizu za prisustvo B. burgdorferi.
Gljivična oboljenja kože, kose i noktiju
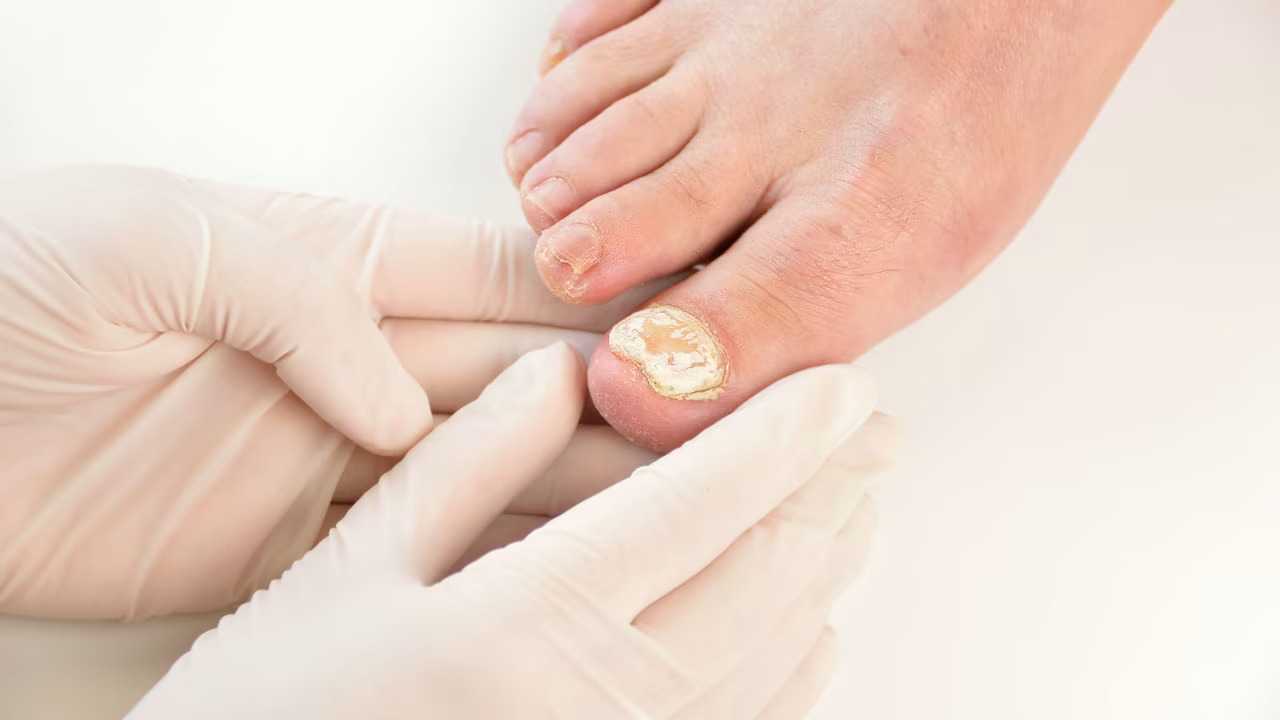
Gljivične infekcije su česte i mogu zahvatiti ljude svih uzrasta. Obično su blage, ali zanemarivanje liječenja može dovesti do širenja na druge dijelove tijela ili prenosa na druge osobe. Gljivice mogu uzrokovati bolest direktnim prodorom u tkivo, proizvodnjom toksina ili izazivanjem alergijske reakcije. Kada primarno zahvate kožu, kosu ili nokte, nazivamo ih dermatomikozama. Izgled promjena zavisi od vrste gljivice, lokalizacije i težine infekcije.
Gljivične infekcije se dijele u tri osnovne grupe: površne mikoze, dermatofiti i kandidijaza.
Pityriasis versicolor
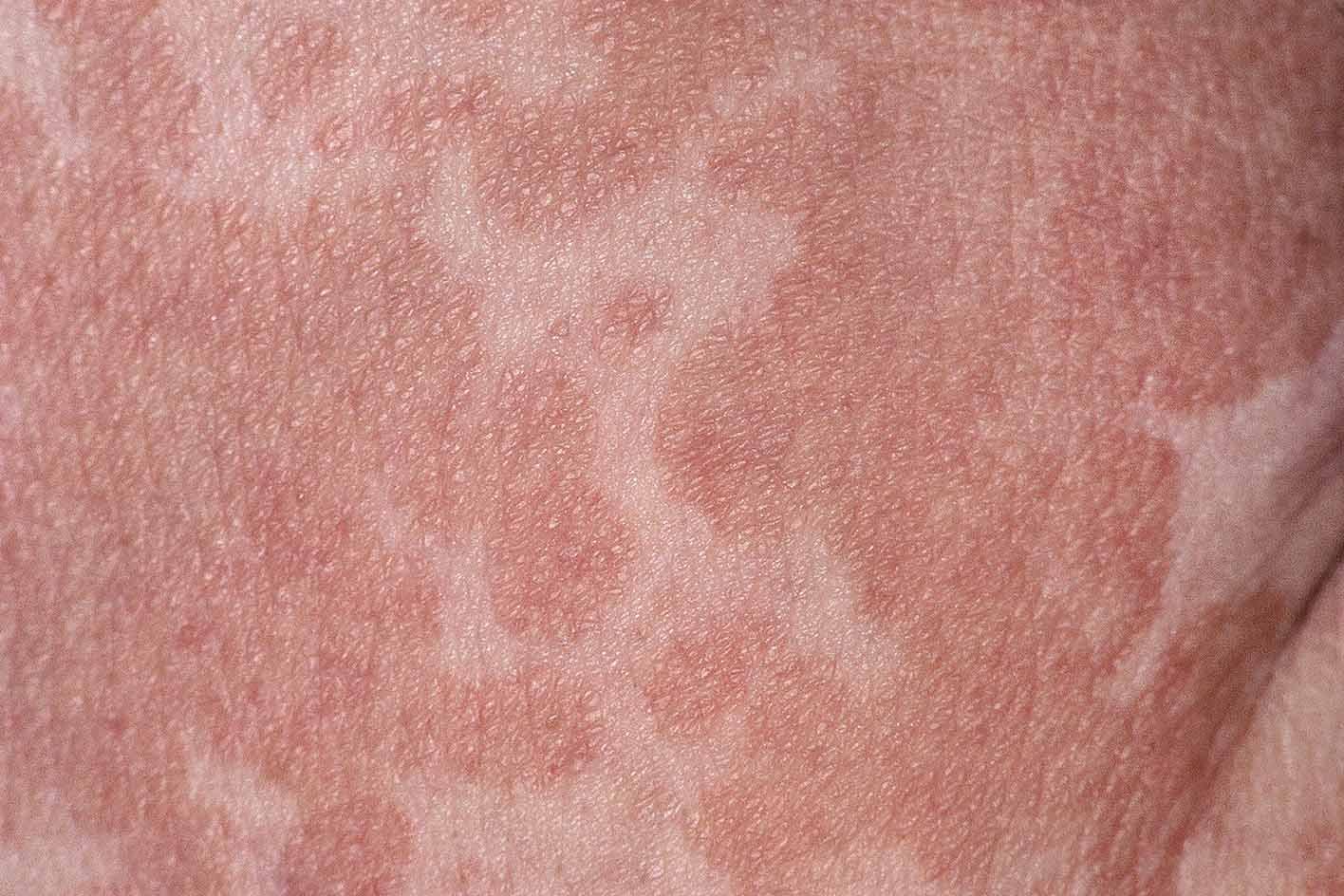
Pityriasis versicolor je površinska i recidivirajuća infekcija kože izazvana gljivicom Malassezia furfur, koja normalno živi na koži. Faktorima rizika smatraju se pojačano znojenje, nošenje neprozračne odjeće i visoka temperatura. Promjene su najčešće na vratu, gornjem dijelu trupa i rukama, u obliku svijetlosmeđih ili braon mrlja sa sitnim ljuspama. Ovo oboljenje uglavnom ne ugrožava zdravlje, već stvara estetski problem.
Dermatofiti
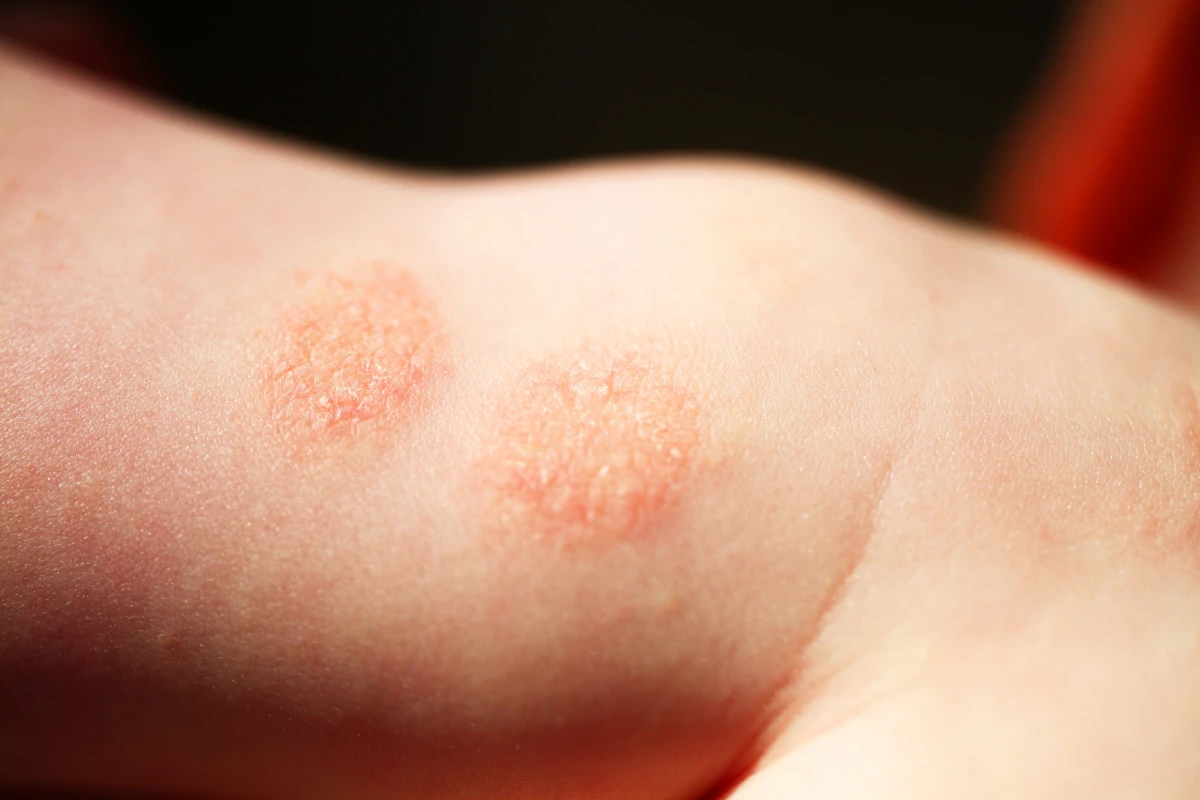
Dermatofiti uzrokuju infekcije kože, kose i noktiju (dermatofitije). Faktori koji pogoduju infekciji uključuju toplotu, vlagu, pojačano znojenje, nošenje zatvorene obuće ili rukavica, mikrotraume, oslabljen imunitet i lošu cirkulaciju.
Tinea corporis zahvata kožu trupa, ruku i nogu, osim dlanova, tabana i prepona, i karakteriše se jasno ograničenim crvenim pločama sa sitnim beličastim ljuspama.
Tinea pedis pogađa stopala, posebno kod adolescenata i sportista, uz crvenilo, pukotine i ljuštenje između prstiju i na tabanima.
Tinea manuum zahvata dlanove i prste, sa crvenilom, plikovima i ljuspanjem.
Tinea cruris je infekcija prepona i genitalnog područja, češća kod muškaraca, često uz svrab i jasno ograničene crvene ploče sa ljuspama.
Tinea capitis zahvata vlasište djece, rijetko odraslih, uz sitne ljuspaste ploče, lomljive dlake i crne tačke. Dublja infekcija može biti zoonotska, prenesena sa životinje.
Tinea unguium najčešće pogađa nokte, uz zadebljanje, žućkastu boju, lomljivost i neravan površinski sloj. Dugotrajna infekcija može uništiti nokat.
Dijagnoza se postavlja mikološkim pregledom strugotina kože, noktiju i dlake. Liječenje uključuje lokalne i oralne antimikotike prema preporuci dermatologa.
Parazitarne infekcije kože
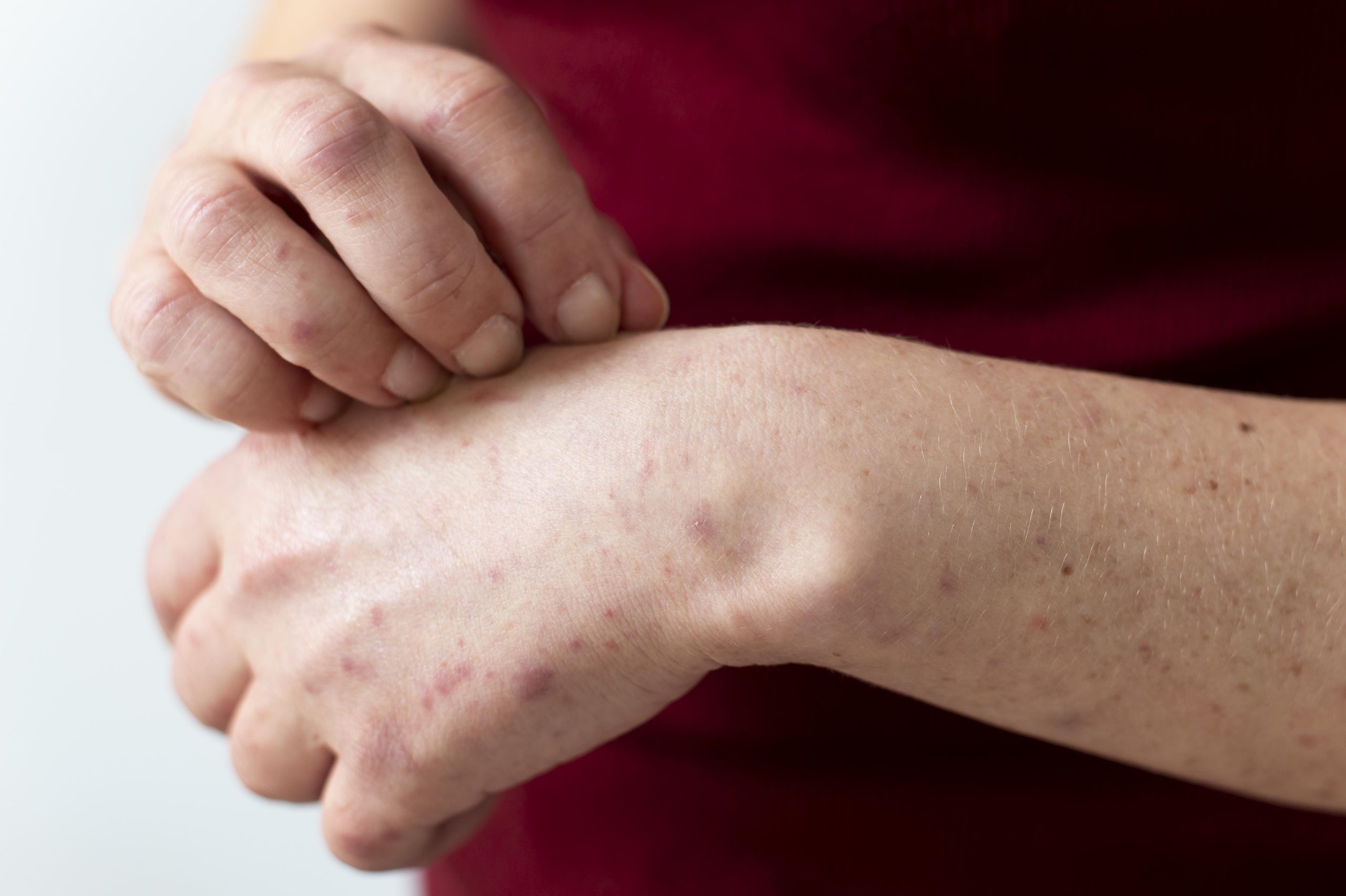
Skabijes (Šuga) izaziva Sarcoptes scabiei, parazit koji buši kožu i izaziva jak svrab, naročito noću. Promjene su sitni čvorići, najčešće u genitalnoj i glutealnoj regiji, ali se mogu proširiti po cijelom tijelu. Prenosi se bliskim kontaktom, a svi ukućani moraju biti istovremeno tretirani. Održavanje lične higijene ključno je za prevenciju ponovne infekcije.
Vaši su sitni insekti koji inficiraju dlake, najčešće kod djece na glavi, a kod odraslih u genitalnom području. Izazivaju svrab, a tretman uključuje antiparazitne šampone i losione, mehaničko uklanjanje, te liječenje svih članova domaćinstva.
Virusne infekcije kože
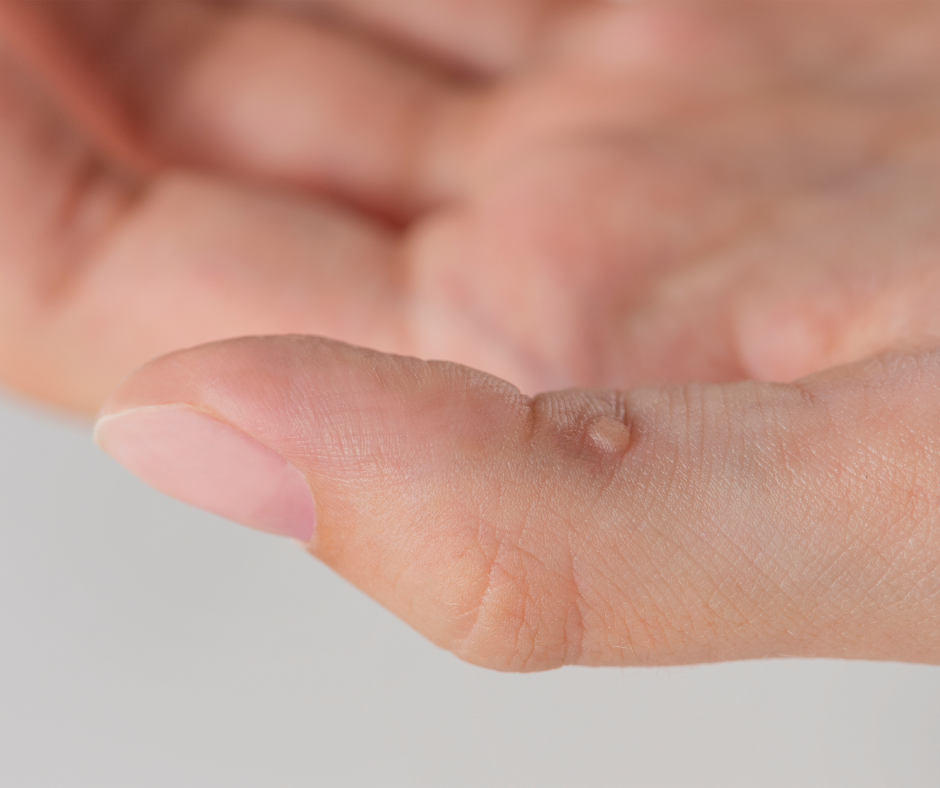
Virusne infekcije kože javljaju se kod djece i odraslih i obuhvataju širok spektar bolesti, od blagih do potencijalno ozbiljnih. Posebno su značajni herpes virusi, human papilloma virusi (HPV) i poxvirusi.
Herpes simplex tip I i II izaziva labijalni i genitalni herpes, a promjene se mogu javiti i na drugim dijelovima kože. Virus se prenosi direktnim kontaktom sa lezijama i sekretom. Primarna infekcija može izazvati opšte simptome poput malaksalosti, temperature i limfadenopatije. Virus ostaje u ganglijama latentno i kod mnogih izaziva recidive, često nakon stresa, umora, respiratornih infekcija ili izlaganja suncu. Liječi se antivirusnim ljekovima, a kod čestih recidiva moguća je i profilaktička terapija.
Herpes zoster je reaktivacija varicella zoster virusa, koji ostaje latentno nakon ovčijih boginja. Obično pogađa osobe starije od 50 godina. Promjene su pojasne, zahvatajući dermatom jednog živca. Prvi simptom je bol, nakon čega se pojavljuju sitni plikovi koji prelaze u kruste. Povlačenje promjena traje 3–4 sedmice, ali 10–15% pacijenata može razviti postherpetičnu neuralgiju.
Virusne bradavice (HPV) uzrokuju tvrde, neravne izrasline na koži. Obične bradavice (vulgarne) najčešće se nalaze na prstima i nadlanicama, plantarne na tabanima, a ravne bradavice kod djece na licu. Prenose se direktnim ili indirektnim kontaktom i mogu trajati mjesecima.
Molluscum contagiosum (Moluske) su male, sjajne izrasline koje se kod djece pojavljuju na trupu i udovima, a kod odraslih polnim kontaktom u pubičnoj regiji. Šire se direktnim kontaktom i mogu spontano nestati, ali zbog estetskog problema i rizika od širenja preporučuje se liječenje kiretažom, kriohirurgijom ili lokalnim preparatima.
Opadanje kose (Alopecija)

Gubitak kose može nastati iz različitih razloga, a pristup liječenju zavisi od tipa i uzroka opadanja. Glavna podjela alopecija razlikuje ožiljne i neožiljne oblike.
Ožiljne alopecije nastaju kada dolazi do trajnog oštećenja folikula dlake. Proces obično počinje zapaljenjem, a zatim formiranjem ožiljnog tkiva koje sprječava dalji rast dlaka. Pravovremeno prepoznavanje ovih stanja je od ključnog značaja, jer se gubitak dlaka smatra nepovratnim. Najčešći uzroci uključuju bolesti slične lihenu ili eritemskom lupusu.
Neožiljne alopecije ne pokazuju znakove upale ili ožiljavanja. Najčešći oblik je androgenetska alopecija, poznata i kao muška ili ženska ćelavost, koja je često nasljedna, ali može biti i posljedica hormonskog disbalansa kod žena. Osim toga, privremeni gubitak kose može nastati zbog virusnih infekcija, visoke temperature ili akutnog stresa, što se naročito primijetilo tokom pandemije COVID-19. Hronični stres ili infekcije mogu izazvati i alopecia areata, pri čemu kosa opada u obliku okruglih ili ovalnih pečata. Dijagnoza uključuje detaljnu anamnezu, klinički pregled, trihoskopiju, a ponekad i biopsiju kože.
Androgenetska alopecija
Ovaj tip opadanja kose je najčešći kod oba pola i javlja se kod osoba genetski predisponiranih, obično nakon puberteta. Pod uticajem androgenih hormona, folikuli dlake postepeno se smanjuju, a period rasta kose (anagen) se skraćuje, što dovodi do pojačanog ispadanja. Kod muškaraca je najizraženija na čeono-slepoočnim dijelovima, dok se kod žena javlja difuzno proređivanje kose. Nivo testosterona kod pogođenih muškaraca je obično u granicama normale.
Telogeni efluvijum
Ovaj oblik neožiljne alopecije nastaje 2–3 mjeseca nakon stresnog događaja, uz difuzno proređivanje kose. Folikuli ostaju sposobni za proizvodnju dlaka, pa se gubitak obično povrati. Razlozi mogu biti povišena temperatura, operacije, porođaj, hronične ili maligne bolesti, endokrini poremećaji, dijete sa deficitom proteina i gvožđa, lijekovi ili psihički stres. Kod novorođenčadi i porodilja javlja se fiziološki telogeni efluvijum, koji spontano prolazi nakon uklanjanja uzroka.
Alopecia areata
Ova autoimunska alopecija dovodi do lokalizovanog opadanja kose u okruglim ili ovalnim zonama, najčešće na glavi, bradi ili genitalijama. Ponekad jedini simptom može biti gubitak obrva i trepavica. Postoje oblici:
· Alopecia totalis – potpuni gubitak kose na glavi i obrvama.
· Alopecia universalis – potpuni gubitak dlaka na cijelom tijelu.
Alopecia areata pogađa oko 1% populacije i javlja se jednako kod oba pola. Može biti povezana sa drugim autoimunim oboljenjima. Liječenje uključuje lokalne kreme i losione, a u težim slučajevima i sistemsku terapiju.
Ožiljne alopecije
Ovi oblici alopecije nastaju trajnim oštećenjem folikula dlake. Najčešći uzroci uključuju imunološki posredovane bolesti (lihen, lupus, lokalizovana skleroderma), folikulitis, opekotine, povrede, zračenje ili upalne dermatomikoze. Kod žena se opisuje i frontalna fibrozirajuća alopecija, koja zahvata čeoni dio glave i ponekad je povezana sa menopauzom. Za postavljanje dijagnoze i izbor adekvatnog tretmana neophodni su biopsija kože i patohistološki pregled.
Pigmentacija

Pojava tamnih mrlja (hiperpigmentacija) na licu najčešće je posljedica tzv. melazme, koja se najčešće javlja na čelu, obrazima, bradi i gornjoj usni. Pored toga, na licu i drugim dijelovima tijela mogu se javiti i tzv. postinflamatorne hiperpigmentacije, gdje je nakupljanje pigmenta posljedica ranijeg kožnog oboljenja (npr. akne, ekcemi, lihen planus itd.), a često se pogoršava kasnijim izlaganjem suncu.
Takođe, određene supstance, kao što su parfemi ili neke vrste voća i povrća, mogu u kombinaciji sa izlaganjem suncu izazvati fototoksične reakcije, koje se manifestuju pojavom tamnih mrlja na koži.
Dijagnoza se postavlja na osnovu kliničkog pregleda i pregleda Woodovom lampom, čime se procjenjuje dubina pigmentacije radi odabira najefikasnijeg tretmana. Ponekad je potrebna i biopsija kože radi precizne dijagnoze i terapije.
Postoji nekoliko tipova lokalne terapije za posvjetljivanje kože i uklanjanje pigmenta, kao i tretmani koji uklanjaju površinski sloj kože, čime se uklanja i višak pigmenta iz površinskih slojeva kože, gdje se pigment najčešće nalazi. Ovi tretmani se primjenjuju i u našoj klinici.
Strije

Strije su tanke linijske promjene na koži koje se najčešće pojavljuju na stomaku i bedrima kod žena, dok se kod muškaraca češće javljaju u lumbalnom dijelu. Nastaju zbog genetske predispozicije, naglog povećanja ili smanjenja tjelesne mase, ubrzanog rasta ili tokom trudnoće kada koža trbuha doživljava veliko rastezanje. Iako strije ne predstavljaju zdravstveni rizik, mogu biti estetski problem za određene osobe.
Za poboljšanje izgleda strija koriste se lokalne kreme koje sadrže retinoide, a u estetskoj dermatologiji često se primjenjuju i frakcionisana radiofrekvencija i laserski tretmani.
Svrab kože
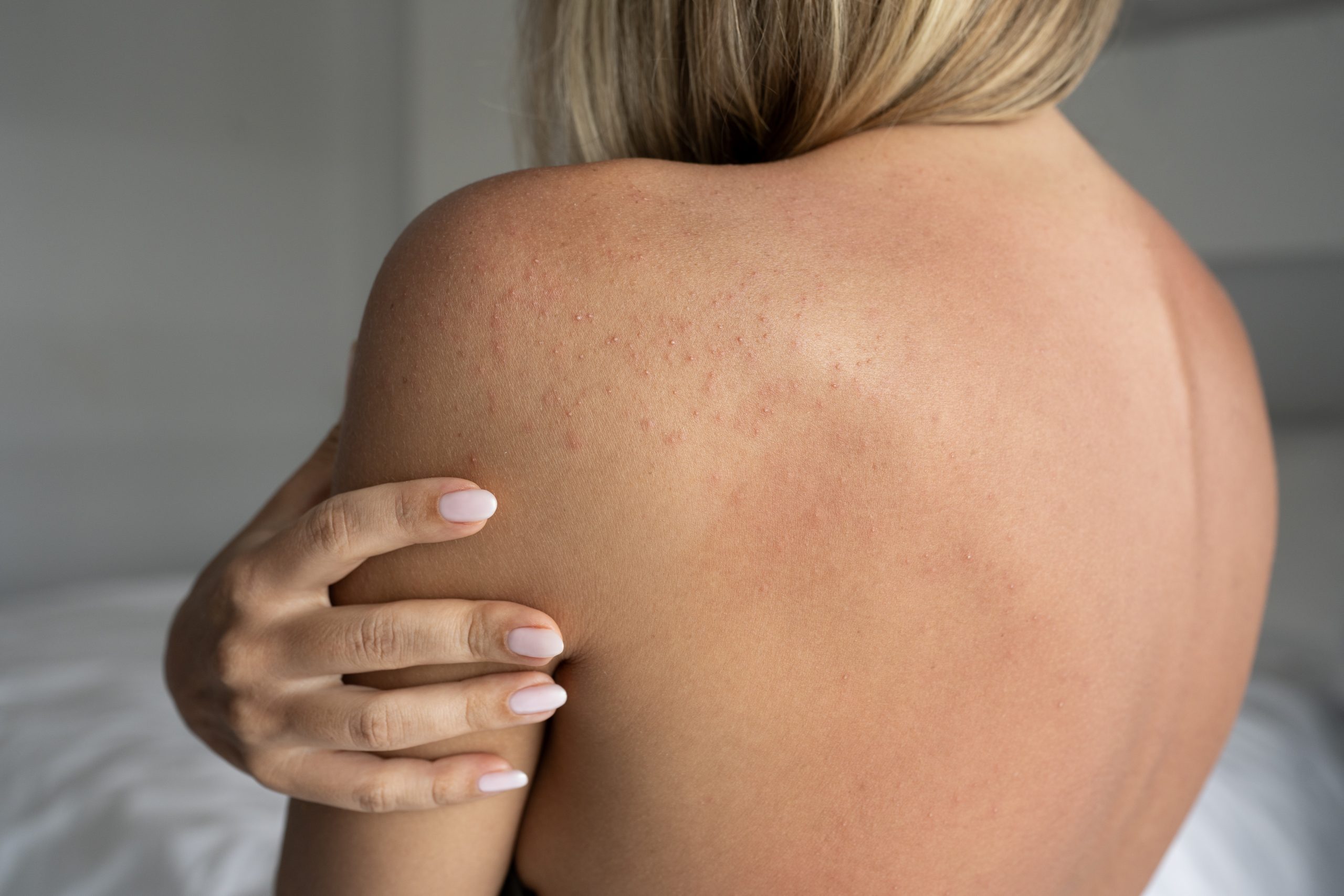
Kod pojedinih osoba može se naglo javiti intenzivan svrab po cijelom tijelu, i to bez vidljivih kožnih promjena koje bi ga objasnile. Dugotrajnim češanjem mogu se naknadno pojaviti sitni ili veći čvorići na dijelovima kože koje su stalno izložene trljanju.
Svrab koji je naročito izražen tokom noći može biti rani znak skabijesa (šuge). Ipak, uporan svrab može biti uzrokovan i suvoćom kože, preosjetljivošću na deterdžente ili kozmetičke preparate, u okviru atopijskog ili kontaktnog dermatitisa. Ponekad je svrab i simptom drugih zdravstvenih problema, poput anemije, dijabetesa, poremećaja štitne žlijezde, bubrežnih bolesti, multiple skleroze, pa čak i malignih oboljenja.
Zbog toga, kada svrab ne prolazi standardnom terapijom, neophodno je izvršiti temeljnu dijagnostiku kako bi se utvrdio tačan uzrok i omogućilo odgovarajuće liječenje.
Hronične rane nogu
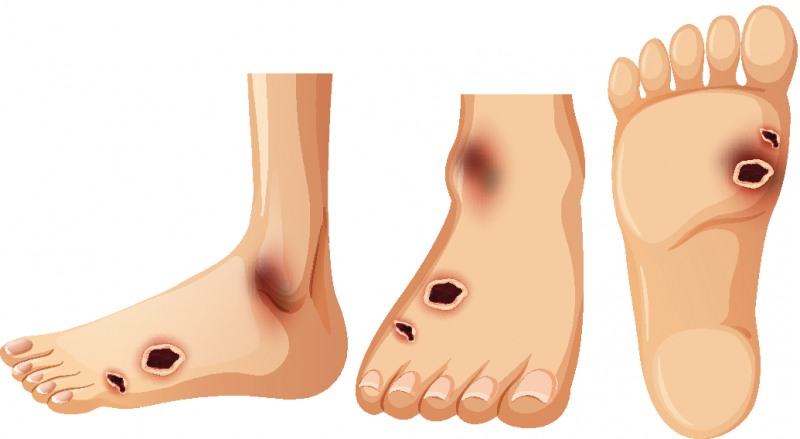
Hronične rane, koje se najčešće pojavljuju na nogama, često su posljedica poremećaja cirkulacije ili oštećenja perifernih nerava. Na osnovu uzroka, ove rane se klasifikuju kao venske, arterijske, mješovite, neuropatske ili dijabetične. Ponekad rane mogu nastati i zbog zapaljenja malih krvnih sudova u koži (vaskulitis) ili kao dio specifičnih inflamatornih oboljenja, primjerice pyoderma gangrenosum.
Venske rane
Venske ulceracije nastaju kada vene ne funkcionišu pravilno, pa se tečnost nakuplja u tkivu i izaziva pritisak i otvrdnuće kože. Ovo povećava rizik od nastanka rana (ulcus cruris) i otežava njihovo zacjeljivanje. Dijagnostika uključuje ultrazvučni pregled vena i konsultaciju vaskularnog hirurga, kako bi se procijenilo da li je potrebna operacija ili konzervativna terapija. Kompresivni zavoji, koji se mijenjaju svakih 5–7 dana dok rana ne zacijeli, te kasnije nošenje kompresivnih čarapa, ključni su za sprječavanje ponovne pojave rana.
Arterijske rane
Arterijske ulceracije nastaju zbog suženja ili blokade arterija, najčešće zbog ateroskleroze. Smanjen protok krvi izaziva bol, koji se obično ublažava spuštanjem noge ili hodanjem. Ultrazvučni pregled arterija i saradnja sa vaskularnim hirurgom pomažu u odlučivanju između hirurškog zahvata i konzervativnog liječenja, koje može uključivati vazodilatatore i/ili terapiju hiperbaričnim kiseonikom.
Dijabetične i neuropatske rane
Kod osoba sa dijabetesom ili perifernom neuropatijom smanjena osjetljivost i slabija ishrana tkiva povećavaju rizik od sporo zacjeljujućih rana na stopalima. Efikasno liječenje zahtijeva timski pristup dermatologa, endokrinologa i neurologa.
Vaskulitis
Rane uzrokovane zapaljenjem sitnih krvnih sudova nastaju kada imunološki sistem reaguje na infekciju, ljekove ili sistemske bolesti vezivnog tkiva i malignitete. Ove rane se šire i ne zarastaju dok se ne započne odgovarajuća terapija. Precizna dijagnoza zahtijeva biopsiju kože i imunološke analize.
Pyoderma gangrenosum
Pyoderma gangrenosum karakteriše nagla pojava bolnih rana, koje počinju kao male gnojnice i brzo se šire. Oboljenje često prati inflamatorne bolesti crijeva, sistemske bolesti vezivnog tkiva ili hematološke poremećaje. Liječenje je uvijek sistemsko i fokusirano na smanjenje zapaljenja kako bi rane mogle zacijeliti.
Prošireni kapilari
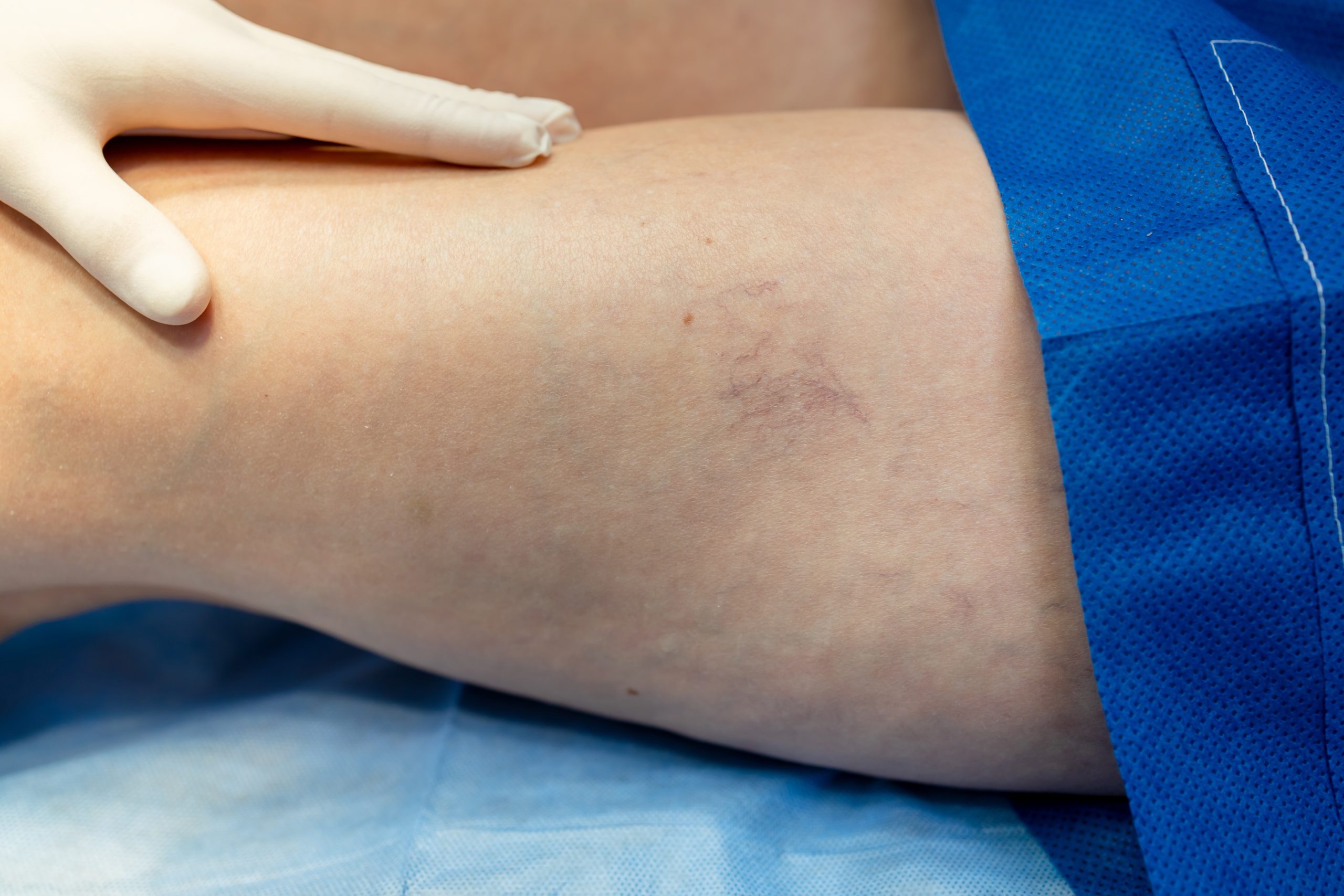
Prošireni kapilari na licu i nogama češće se javljaju kod osoba koje imaju genetsku predispoziciju. Osim nasljednih faktora, promjene u hormonskom statusu, kao što su pubertet, trudnoća, primjena oralnih kontraceptiva ili hormonska terapija mogu povećati vjerovatnoću njihovog nastanka.
Kod ljudi sa svijetlom kožom, UV zračenje i izlaganje suncu dodatno doprinose oštećenju sitnih krvnih sudova na licu, što može rezultirati pojavom vidljivih kapilara. U rijetkim slučajevima, prisustvo kapilara na licu može biti povezano sa sistemskom sklerozom, dok naglo pojavljivanje brojnih “paukolikih” kapilara na trupu može ukazivati na bolest jetre u uznapredovalom stadijumu.
Kapilari na licu se najefikasnije uklanjaju radio-talasima kada je riječ o malom broju izolovanih promjena. Kod većeg broja kapilara mogu se koristiti frakcionisana radiofrekvencija, IPL ili laserski tretmani, koji daju dobre rezultate, ali efekti nisu trajni, pa je neophodno ponoviti tretmane na nekoliko godina.
Za kapilare na nogama, prije tretmana se radi ultrazvučni pregled dubokih vena kako bi se utvrdila prisutnost ili odsustvo venske insuficijencije. Na osnovu rezultata, ljekar odlučuje da li je potrebna intervencija vaskularnog hirurga ili se kapilari mogu ukloniti pomoću lasera ili skleroterapije.
Promjene na noktima
Pročitajte više
Nokti su rožnate strukture koje štite prste ruku i stopala, a istovremeno imaju i estetsku ulogu. Promjene na noktima mogu biti urođene ili stečene, a zbog njihove lakoće pregleda, prilikom dermatološkog pregleda uvijek se detaljno ispituju.
Oštećenja noktiju mogu nastati pod uticajem različitih spoljašnjih i unutrašnjih faktora, povreda, infekcija, tumora, lijekova, loših navika ili tiksova. Takođe, nokti mogu biti zahvaćeni i drugim kožnim oboljenjima poput psorijaze, lihen planusa, areatne alopecije ili distrofije noktiju.
Infekcije mogu zahvatiti samu nokatnu ploču, njen matriks ili tkivo oko nokta (perionihijum). Akutna infekcija perionihijuma, najčešće uzrokovana stafilokokom, manifestuje se crvenilom, otokom i prisustvom gnoja. Hronične forme su češće kod osoba koje često dolaze u kontakt s vodom, kod dijabetičara, osoba sa lošom cirkulacijom, te kod pekara i poslastičara. Promjene uključuju otečene, bolne nokatne nabore i izbrazdanu ploču nokta sa promijenjenom bojom. Liječenje obuhvata hiruršku inciziju i primjenu antibiotika širokog spektra.
Zelena prebojenost nokta nastaje infekcijom bakterijom Pseudomonas aeruginosa, koja se nalazi u kontaminiranoj vodi ili vlažnom tlu. Promjena je karakteristična zelenom ili zeleno-smeđom bojom nokta, a liječenje uključuje odgovarajuću antibiotsku terapiju.
Leukonihija se manifestuje pojavom bijelih nokatnih ploča i predstavlja najčešći oblik promjene boje nokta, najčešće uzrokovan sitnim povredama ploče, bez značaja za ozbiljniju bolest.
Melanonihija označava tamno obojen nokat, smeđ ili crn, usled pojačane aktivnosti melanocita u matriksu nokta. Linearna tamna linija (melanonihija striata) može biti benigna, povezana sa mladežom, dok nepravilna i šireća tamna promjena može ukazivati na melanom nokta, koji je rijedak i javlja se u 1–3% slučajeva. Promjena obuhvata cijelu dužinu nokta, neravnomjerna je i može zahvatiti okolno tkivo. Dermoskopija pomaže u procjeni potrebe za biopsijom.
Urasli nokti (unguis incarnatus) nastaju kada bočna ivica nokta urasta u okolno tkivo, najčešće na palčevima stopala. To izaziva bol, pulsiranje, crvenilo, otok i često gnojenje zbog infekcije. Faktori rizika uključuju nasljednu predispoziciju, oblik nokta i ležišta, nošenje uske obuće, gojaznost, neadekvatno skraćivanje noktiju i lošu higijenu. Liječenje može biti konzervativno ili hirurško, u zavisnosti od težine slučaja.
Polno prenosive bolesti
Seksualno prenosive bolesti predstavljaju grupu infekcija koje se prenose seksualnim putem, genitalnim, oralnim ili analnim kontaktom. U svijetu, najveći broj slučajeva registrovan je u Sjedinjenim Američkim Državama, a najčešće obolijevaju mlađe osobe, naročito one ispod 25 godina. Procjenjuje se da će jedna od četiri seksualno aktivne mlade osobe razviti neku SPB prije navršene 21. godine. Prepoznaje se više od 20 različitih bolesti, među kojima su najčešće: infekcija herpes simplex virusom (HSV), genitalne bradavice (kondilomi), molluscum contagiosum, stidne vaši, šuga, hlamidija, gonoreja, sifilis, hepatitis B i C, te HIV/AIDS.
Većina seksualno prenosivih bolesti može se prenijeti i prije nego što se pojave simptomi, što znači da zaražena osoba često nije svjesna infekcije. Dovoljno je jedan kontakt sa zaraženim partnerom da bi došlo do prenošenja bolesti. SPB se mogu javiti kod ljudi svih uzrasta i socijalnih statusa, bez obzira na starost ili finansijsko stanje.
Najčešći uzročnici SPB su virusi (HPV i HSV), bakterije (hlamidija, ureaplazme, sifilis, gonoreja), protozoe (Trichomonas vaginalis) i paraziti (šuga, stidne vaši). Neke od najtežih bolesti su infekcije HIV-om i hepatitisom C.
HPV i genitalne bradavice
Humani papiloma virus (HPV) izaziva pojavu izraslina različite veličine, najčešće karfiolastog oblika, u predjelu genitalija i anusa. Određeni tipovi virusa mogu biti povezani sa razvojem karcinoma grlića materice, zbog čega je vakcinacija preporučena prije početka seksualnih aktivnosti. U Crnoj Gori je od 2021. godine vakcinacija obavezna za uzrast od 9. do 21. godine. Dijagnoza se postavlja kliničkim pregledom, a kod žena je važan ginekološki pregled i citološki razmaz. Liječenje obuhvata lokalnu terapiju, krioterapiju tečnim azotom ili elektrohirurgiju.
Genitalni herpes
Genitalni herpes uzrokuje HSV virus, a manifestuje se plikovima i ranicama na genitalijama i/ili ustima, uz svrab, peckanje i bol. Virus ostaje u tijelu latentno i može se reaktivirati, što dovodi do recidiva. Prenosi se i kada nema vidljivih simptoma, a moguće je i zaražavanje novorođenčadi tokom porođaja. Terapija uključuje antivirusne lijekove, naročito kod čestih recidiva.
Hlamidija i ureaplazme
Ove bakterijske infekcije mogu izazvati peckanje pri mokrenju, bol ili iscjedak, ali često prolaze bez simptoma. Ako se ne liječe, mogu dovesti do hronične upale reproduktivnih organa i steriliteta. Pravovremena dijagnoza i antibiotici omogućavaju potpuno izlječenje.
Hepatitis B i C
Hepatitis je virusno oboljenje jetre koje može postati hronično. Hepatitis B i C mogu se prenijeti i seksualnim putem. Oboljeli dugo mogu biti bez simptoma, dok akutna faza uključuje malaksalost, povišenu temperaturu i žuticu. Rano otkrivanje i moderna terapija omogućavaju uspješno liječenje, posebno kod hepatitis B. Preporučuje se bar jednom uraditi skrining kod odraslih, a češće kod osoba sa rizičnim ponašanjem.
Gonoreja (triper)
Infekcija se manifestuje beličastim ili gnojnim iscjetkom iz genitalija, uz bol i peckanje pri mokrenju, ili može biti bez simptoma. Neliječena može dovesti do hronične upale i steriliteta. Terapija antibiotikom je efikasna, ali oba partnera moraju biti liječena.
Sifilis
Prvi znak sifilisa je bezbolna ranica, najčešće na genitalijama, uzrokovana bakterijom Treponema pallidum. Neliječena, bolest može napredovati i zahvatiti kožu, srce, krvne sudove, mozak i nervni sistem. Pravovremeno liječenje antibiotikom je veoma efikasno, a terapija se sprovodi i kod seksualnog partnera.
Trihomonijaza
Infekcija protozoom Trichomonas vaginalis uzrokuje zapaljenje mokraćnog kanala i vagine, crvenilo, svrab, neprijatan sekret, bol pri mokrenju i seksualnom odnosu. Liječi se adekvatnom antiparazitskom terapijom.
Šuga i stidne vaši
Šugu izaziva Sarcoptes scabiei, dok stidne vaši inficiraju dlake genitalne regije. Obije infekcije izazivaju intenzivan svrab i šire se bliskim kontaktom. Liječenje uključuje primjenu antiparazitarnih ljekova za sve osobe koje dijele isti prostor, uz striktno pridržavanje lične higijene kako bi se spriječila reinfekcija.
Mladeži i tumori kože
Preventivni pregledi kože
Zbog sve veće učestalosti tumora kože, preporučuje se da osobe barem jednom godišnje pregledaju svoje mladeže kod dermatologa, uključujući i dermoskopiju. Pacijenti sa većim brojem mladeža trebaju razmotriti digitalnu dermoskopiju cijelog tijela (total body scan), koja omogućava praćenje svih promjena i upoređivanje slika kroz vrijeme.
Rak kože
Melanom
Melanom je zloćudni tumor melanocita čija se učestalost značajno povećala u posljednjih 40 godina, prvenstveno zbog prekomjernog izlaganja suncu bez zaštite. Najčešće se pojavljuje kao novi pigmentni tumor na koži, koji u ranoj fazi može izgledati poput običnog mladeža, ali se razlikuje po stalnim promjenama u veličini, obliku i boji. Za procjenu sumnjivih promjena koristi se ABCDE pravilo: A – asimetrija, B – nepravilne ivice, C – različite boje, D – prečnik veći od 6 mm, E – evolucija (promjena tokom vremena). Pojava krvarenja, ulceracija, svraba ili bolnosti takođe može ukazivati na malignu promjenu.
Rano otkrivanje je ključno, dermatolog će procijeniti da li je promjena sumnjiva i da li je potrebna biopsija. Primarno liječenje melanoma je hirurško uklanjanje tumora, često uz odstranjivanje dijela zdrave kože oko njega, zavisno od debljine tumora. Kod tanjih melanoma (<0,8 mm) operacija je obično dovoljna. Redovni pregledi važni su za pravovremeno otkrivanje recidiva. Ukoliko se tumor ne može potpuno ukloniti, postoje novi ljekovi koji mogu zaustaviti napredovanje bolesti i omogućiti višegodišnju remisiju.
Aktinična keratoza
Aktinična keratoza predstavlja ranu fazu karcinoma kože i nastaje dugotrajnim izlaganjem UV zračenju. Najčešće se javlja kod osoba starijih od 40 godina na fotoizloženim područjima (lice, nos, čelo, vlasište, nadlanice). Koža postaje zadebljana, gruba, često sa ljuspicama ili „malim rogovima“. Neliječene aktinične keratoze mogu se razviti u spinocelularni karcinom. Liječenje uključuje uklanjanje lezija i zaštitu kože kremama sa visokim SPF faktorom.
Bazocelularni karcinom (BCC)
BCC nastaje iz bazalnih ćelija epiderma i najčešće zahvata kožu izloženu suncu, posebno glavu i vrat. Tumor obično raste sporo, a u 99% slučajeva se može potpuno izliječiti hirurškim uklanjanjem. Neliječeni BCC može lokalno napredovati i oštetiti okolno tkivo, rijetko uzrokujući deformitete. Liječenje zavisi od lokacije i histološkog tipa tumora, uključujući hiruršku eksciziju, mikrografsku hirurgiju, topikalnu terapiju i ciljanu terapiju.
Skvamocelularni karcinom (SCC)
SCC je drugi po učestalosti karcinom kože, najčešći kod osoba svijetle puti sa hroničnim oštećenjem kože zbog sunca ili prethodnih aktiničnih keratoza. Tumori se pojavljuju na glavi, vratu i ekstremitetima, ali i na mjestima hroničnog oštećenja kože. Liječenje uključuje hiruršku eksciziju i redovne kontrole radi pravovremenog otkrivanja recidiva.
Limfomi kože
Limfomi kože su rijetke malignosti imunskih ćelija koje se u početku ograničavaju na kožu, a mogu se širiti na limfne čvorove i unutrašnje organe. Najčešće se manifestuju kao dugotrajne crveno-smeđe mrlje ili ploče, dok agresivniji oblici daju čvorove. Dijagnoza se postavlja biopsijom, a terapija zavisi od tipa limfoma i stadijuma bolesti.
Mladeži (nevusi)
Nevusi mogu biti urođeni ili stečeni. Stečeni se obično pojavljuju između 6. i 12. mjeseca života i broj im raste do adolescencije. Rano izlaganje suncu i opekotine povećavaju rizik od razvoja nevusa. Urođeni nevusi uočavaju se pri rođenju ili ubrzo nakon toga i dijele se na male, srednje i džinovske. Neki tipovi uključuju halo nevus, Spitzov nevus i plavi nevus.
Osobe sa preko 50 mladeža trebaju redovne preglede kod dermatologa. Promjene koje rastu, mijenjaju boju ili oblik, ili imaju nepravilne ivice treba odmah pregledati dermoskopom kako bi se isključio melanom. Zdravi mladeži se ne uklanjaju preventivno, osim iz estetskih razloga ili funkcionalnih smetnji. Uklanjanje mora biti hirurško, uz slanje uzorka na histopatološku analizu.
Dobroćudne promjene
Seboroične keratoze
Benigni izraštaji koji se najčešće pojavljuju na trupu, licu, vratu i vlasištu. Mogu se ukloniti radiotalasima, laserom ili kriohirurgijom.
Fibromi
„Viseće bradavice“ nastale od vezivnog tkiva, obično estetski problem, mogu se ukloniti radiotalasima.
Angiomi (crveni mladeži)
Sitni izraštaji krvnih sudova, obično na trupu, često estetski problem i mogu se ukloniti radiotalasima.

